INTRODUÇÃO
É indiscutível que orientar o paciente a aderir a uma dieta equilibrada, realizar exercícios físicos regularmente e controlar o peso corporal é a base fundamental para o tratamento de muitas comorbidades prevalentes na atualidade. Por exemplo, a diminuição do peso está associada a um bom controle da pressão arterial (PA): a perda ponderal de 5,1 kg reduz, em média, a PA sistólica em 4,4 mmHg e a PA diastólica em 3,6 mmHg1. Ou ainda, segundo a Diretriz Brasileira de Obesidade, a circunferência abdominal elevada (acima de 80 cm em mulheres e 94 cm em homens) tem forte relação com resistência insulínica e síndrome metabólica, comorbidades que conferem grande risco cardiovascular2.
Entretanto, nota-se que as escolas médicas ensinam aos acadêmicos a condição sine qua non da perda de peso para a cura de muitas enfermidades, e ainda não há um correto aprendizado sobre como deve ser essa orientação aos pacientes3. Artigos que analisam esse fenômeno afirmam que não estão presentes planos e metas bem definidos sobre controle de peso, dietas e atividade física durante uma consulta com um paciente gordo, pois essas práticas não foram lecionadas durante a graduação3),(4. Embora as Diretrizes Curriculares Nacionais (DCN) das escolas médicas salientem a necessidade da formação de um médico generalista, capaz de atuar de maneira integral, multiprofissional, crítica e humanista5, esses estudos destacam a carência de metodologias que instruam os acadêmicos a basear suas condutas, seus diagnósticos e suas linguagens em diretrizes e literaturas semiológicas conceituadas. O que se observa, segundo essas análises, é a reprodução de discursos rasos e ofensivos no manejo de um paciente gordo, tais como as frases “Você está assim porque é gordo” e “Emagrece que passa’’, ou ainda associar toda e qualquer comorbidade ao peso, sem que haja um correto raciocínio clínico3.
A expressão “gordofobia médica” foi cunhada justamente para designar essa falta de orientações corretas e baseadas em evidências. O que para o médico pode ser uma conduta normal sobre o tratamento não medicamentoso, o qual ele aprendeu durante sua graduação, para o paciente é uma grande ofensa e um grande perigo (já que, como não recebe os devidos direcionamentos sobre emagrecimento, ele os busca de maneiras radicais, com o uso de medicamentos e dietas ditas milagrosas)6. Sem contar que a reprodução desses discursos destrói a relação médico-paciente: o paciente deixa de se consultar, pois relaciona cuidar da saúde com sofrer preconceito. Sem essa relação médico-paciente, a terapêutica se torna ineficaz. Além disso, é impossível uma vida com saúde quando uma pessoa sofre discriminação e está em constante ódio consigo mesma, com seu corpo e com a sociedade3),(6),(7.
Essa patologização infundada dos corpos gordos ganha maior problemática durante as campanhas de combate à obesidade, as quais tratam dessa enfermidade como uma epidemia mundial (conotação que confere caráter contagioso e causa pânico na população). São necessárias campanhas destinadas ao cuidado com a saúde, visto que 96 milhões de pessoas estão acima do peso no Brasil, e de 40% a 60% dos brasileiros possuem dislipidemia8. Porém, nota-se, nessas ações, uma glorificação apenas de corpos dentro dos padrões de beleza impostos na atualidade, e não de índices e valores de referências ideais de peso, PA e circunferência abdominal, tampouco ações concretas sobre como atingi-las. Dessa forma, essa guerra contra a obesidade pode facilmente se tornar uma guerra contra as pessoas gordas, a partir de ações discriminatórias e julgamentos, vindos da equipe que mais deveria acolher e orientar sem ofender: a equipe de saúde3.
Segundo a Primeira Conferência Internacional sobre Promoção da Saúde, realizada em Ottawa, no Canadá, em 1986, “promoção da saúde” é toda transformação do meio de forma a garantir bem-estar a sociedade. Sendo que, o bem-estar deve envolver os âmbitos físicos, mentais e sociais dos indivíduos. Essa expressão ainda engloba um conjunto de valores, tais como qualidade de vida, solidariedade, cidadania e parceria9. Porém, embora a Carta de Ottawa seja alicerce para os diversos sistemas de saúde do mundo, inclusive para o Sistema Único de Saúde (SUS)10, as pesquisas que analisam a gordofobia médica afirmam que o combate a obesidade, da forma como é realizado, está longe do conceito de promoção da saúde3),(4),(6.
Também à luz dos conceitos que norteiam um sistema de saúde efetivo, a expressão aliança terapêutica está presente nas principais literaturas de propedêutica da medicina. Esse conceito designa o conjunto de condutas e métodos que o médico aplica em suas consultas de forma a cativar o paciente para aderir ao tratamento, usando termos claros e amigáveis, e adequando as terapias conforme a realidade e as vontades do paciente11. Essa aliança, inclusive, está relacionada com a promoção da saúde, pois a parceria com o paciente é um dos valores citados na Carta de Ottawa9. Assim, de acordo com as pesquisas sobre gordofobia, na medida em que os médicos ofendem seus pacientes e não delimitam planos terapêuticos bem definidos, o atual combate à obesidade também vai contra conceitos-chave da semiologia3),(6.
Isso posto, para se combater a obesidade de maneira efetiva, deve-se tratar o paciente como um todo, entendendo que sua enfermidade tem relação com suas condições biológicas, psicológicas e sociais, e não somente reduzi-lo à sua circunferência abdominal3),(4.
Assim, a presente revisão tem por objetivos discorrer e analisar como o preconceito contra corpos gordos infere na saúde física e mental das pessoas acima do peso, bem como ressaltar o caráter contraditório que essa prática exerce para a promoção da saúde e para o exercício médico.
MÉTODO
Trata-se de uma revisão de literatura integrativa com a finalidade de reunir e sintetizar o conteúdo presente em artigos que tratam da gordofobia e da prática de gordofobia médica. Consideraram-se estudos realizados com grupos de seres humanos e estudos de literatura publicados de 2007 até janeiro de 2022. A pergunta do estudo foi a seguinte:
A maneira como os médicos lidam com a obesidade dos seus pacientes é uma forma de promover saúde ou de propagar ainda mais desfechos clínicos desfavoráveis nessa população?
A coleta bibliográfica foi realizada nas seguintes bases de dados: Scientific Electronic Library Online (SciELO), Literatura Latino-Americana e do Caribe em Ciências da Saúde (Lilacs) e PubMed. Utilizaram-se, na busca de artigos, os Descritores em Ciências da Saúde (DeCS) e operadores boolianos OR ou AND: (“Obesity”[Mesh] OR “Overweight”[Mesh]) AND (“Social Stigma”[Mesh] OR “Social Discrimination”[Mesh] OR Bullying[Mesh] OR Fatphobia OR Medical Fatphobia OR Weight Bias[Mesh]) AND (“Medication Adherence”[Mesh] OR “Therapeutic Alliance”[Mesh] OR “therapeutic”[Mesh] OR “Health Professionals”[Mesh]) AND (‘’Mental Health’’[Mesh] OR ‘’Binge-Eating Disorder’’[Mesh]).
Adotaram-se os seguintes critérios de inclusão: 1. trabalhos científicos, nacionais e internacionais, relacionados ao tema gordofobia, envolvendo seres humanos, e/ou revisões de literatura em português, inglês ou espanhol, disponíveis on-line na forma de artigo completo e gratuito, com acesso a todos os públicos, publicados de 2007 a janeiro de 2022; 2. trabalhos científicos, nacionais e internacionais, relacionados ao tema gordofobia médica, envolvendo seres humanos, e/ou revisões de literatura em português, inglês ou espanhol, disponíveis on-line na forma de artigo completo e gratuito, com acesso a todos os públicos, publicados de 2007 a janeiro de 2022.
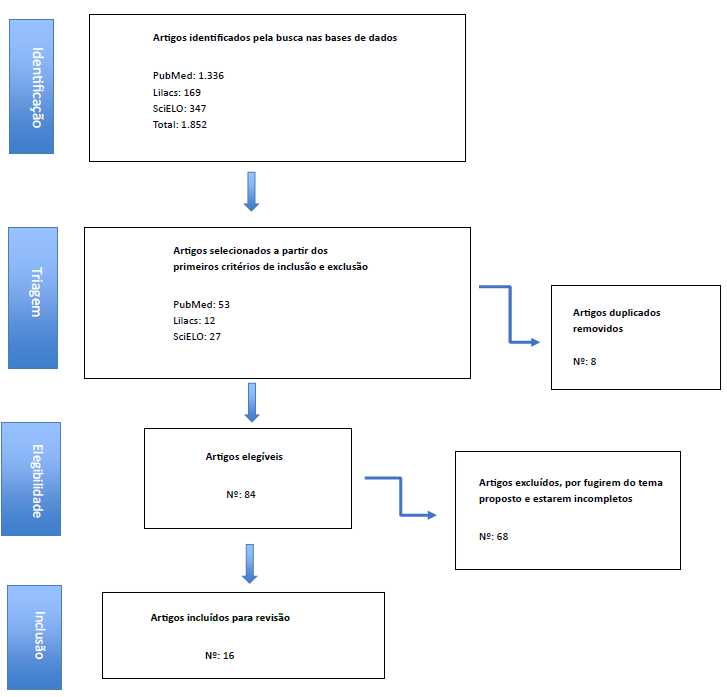
Excluíram-se artigos que não estivessem dentro do tema proposto, textos incompletos, pesquisas com enfoque em outras temáticas fora dos descritores, teses de doutorado, capítulo de livros ou trabalhos de conclusão de curso. Excluíram-se também os trabalhos duplicados em bases de dados e os que estavam fora do período proposto. O fluxograma para seleção dos artigos encontra-se na Figura 1.
RESULTADOS
Foram encontrados 1.852 artigos nas seguintes bases de dados: SciELO (n = 347), Lilacs (n = 169) e PubMed (n = 1.336). Após a utilização dos critérios de inclusão e exclusão, desconsiderando artigos presentes em mais de uma base de dados, e a leitura integral dos textos, obtiveram-se 16 artigos selecionados, com base nos critérios de inclusão.
Entre os artigos analisados, notou-se um grande número de publicações advindas dos Estados Unidos e do Brasil, países que lideram rankings de doenças metabólicas relacionadas a condições e hábitos de vida2, bem como de discriminação social3. Ressalta-se, também, que boa parte dos artigos analisados refere-se a estudos observacionais.
Em relação à epidemiologia, nota-se que as mulheres são as que mais sofrem preconceito pelo seu peso durante as consultas médicas. Em adição, observa-se a alta prevalência de hipertensão arterial sistêmica (HAS) e obesidade na população preta, a qual também constitui um dos grupos que mais sofrem gordofobia nos atendimentos. Constata-se, assim, que a discriminação dos médicos contra pacientes gordos possui um alicerce mais social, de caráter preconceituoso, do que científico. Analisaram-se também dados referentes à saúde mental das pessoas gordas, salientando a forte relação entre a prática de gordofobia pela equipe de saúde e como isso acarreta falta de autoestima nesses pacientes, o que leva também à desmotivação por procura médica e ao desenvolvimento de transtornos alimentares. No quadro 1 estão descritos cada artigo analisado, com base em tipo de estudo e resultados.
Quadro 1 Relação dos estudos selecionados sobre gordofobia e suas consequências, segundo autoria, local e ano de publicação, tipo de estudo, público-alvo e resultados, durante o período de 2007 a janeiro de 2022
| Autores | Local e ano | Tipo de estudo | Público-alvo | Resultados |
|---|---|---|---|---|
| Paim et al.3 | Brasil 2020 | Reflexão | Profissionais e estudantes da área da saúde | A gordofobia médica pode ser responsável pela piora dos hábitos de vida dos pacientes gordos, pois não recebem as devidas orientações quanto à mudança de estilo de vida. |
| Sutin et al.12 | Estados Unidos 2016 | Observacional transversal | Pessoas gordas que sofrem discriminação contra seu peso | Pessoas que sofrem gordofobia tendem a desenvolver mais transtornos alimentares se comparadas às pessoas gordas que não relataram sofrer preconceito. |
| Tylka et al.13 | Estados Unidos 2014 | Observacional transversal | Médicos e/ou internos de Medicina, e pacientes gordos | Por trás da suposta preocupação dos médicos com o peso dos pacientes, encontra-se um forte preconceito. |
| Hatzenbuehler et al.14 | Estados Unidos 2013 | Observacional transversal | Gays, lésbicas e bissexuais adultos | Há uma relação entre sofrer preconceito social e desenvolver distúrbios metabólicos, como obesidade. Foi evidenciado que gays, lésbicas e bissexuais possuem altos riscos cardiovasculares. |
| Malterud et al.15 | Noruega 2011 | Artigo de revisão | Profissionais da área da saúde | Observa-se que parte considerável dos profissionais da saúde atribui o excesso de peso exclusivamente à falta de exercícios físicos e à dieta hipercalórica, desconsiderando fatores hormonais e psicossociais. |
| Pearl et al.16 | Estados Unidos 2021 | Revisão narrativa | Pessoas gordas em isolamento social | As pessoas acima do peso durante a pandemia foram as que mais cursaram com compulsão alimentar e sofrimento psicológico. Porém, essas pessoas não receberam nenhuma orientação sobre cuidados com a saúde. |
| Phelan et al.17 | Estados Unidos 2021 | Observacional transversal | Estudantes de Medicina | Aplicou-se um questionário a alunos do primeiro ao quarto ano do curso, e observou-se o mesmo teor preconceituoso contra pessoas gordas, tanto em alunos no começo do curso quanto no final. |
| Hurst et al.18 | Estados Unidos 2021 | Observacional transversal | Gestantes acima do peso em acompanhamento de pré-natal | Gestantes acima do peso relataram não receber orientações adequadas sobre a importância da perda de peso para a gestação e saúde fetal. |
| Hübner et al.19 | Alemanha 2016 | Estudo retrospectivo | Adultos que relataram sofrer gordofobia durante a infância e adolescência | Crianças e adolescentes que sofreram bullying pelo seu peso cursam na vida adulta com crises de ansiedade e falta de autoestima. |
| Benas et al.20 | Estados Unidos 2006 | Observacional transversal | Crianças e adultos jovens acima do peso | Crianças e adultos jovens que sofrem bullying pelo seu peso têm maiores taxas de ideação suicida e depressão. |
| Richard et al.21 | Estados Unidos 2014 | Observacional transversal | Médicos e pacientes acima do peso | Os médicos, quando atendem pacientes acima do peso, tendem a interromper mais a consulta, e não há, na visão do paciente, a criação de aliança terapêutica. Além disso, o exame físico para esses pacientes costuma ser desconfortável. |
| Phelan et al.7 | Estados Unidos 2015 | Observacional transversal | Estudantes de Medicina | Nas escolas médicas, de maneira implícita ou explícita, é difundido um viés sobre o peso. Ou seja, somente pelo fato de o paciente estar acima do peso, os estudantes tendem a não estabelecer um vínculo adequado e abordar a consulta de maneira discriminatória. |
| Durso et al.22 | Estados Unidos 2012 | Observacional transversal | Pessoas acima do peso e com peso dentro da normalidade | Há uma íntima relação entre discriminação contra o peso e desenvolvimento de distúrbios alimentares. |
| O’Brien et al.23 | Estados Unidos 2016 | Observacional transversal | Pacientes acima do peso em processo de emagrecimento | Em virtude das ofensas e da falta de orientações adequadas, a mudança de hábitos de vida é vista como um processo traumático para o paciente, o qual pode desenvolver no futuro problemas psicológicos por conta disso. |
| Murakami et al.24 | Estados Unidos 2015 | Observacional transversal | Pacientes acima do peso em processo de emagrecimento | Pacientes que se culpam por estarem acima do peso são os com menores aderência ao tratamento de mudanças de estilo de vida e os que mais recorrem a dietas sem prescrição. |
| Tarozo et al.25 | Brasil 2020 | Revisão integrativa | Profissionais de saúde e pacientes acima do peso | É crucial para o processo de mudanças de estilo de vida de um paciente acima do peso que ele possua uma equipe de saúde capaz de acolhê-lo e orientá-lo de maneira correta e científica, e, sobretudo, sem discriminações e preconceitos. As taxas de sucesso no tratamento são consideravelmente maiores quando o binômio profissional-paciente é estabelecido de maneira empática. |
Fonte: Elaborado pelas autoras.
DISCUSSÃO
Paim et al.3) demonstram em seu estudo que há um círculo vicioso com relação ao número de pessoas obesas e ao manejo da obesidade. Isso ocorre porque os médicos, além de estigmatizarem corpos gordos e não considerarem as condições biopsicossociais do indivíduo, não orientam corretamente o motivo pelo qual se deve perder peso para redução de eventos cardiovasculares, tampouco exemplificam metas de dieta e exercício físico, o que impede que os valores de glicemia, peso e PA sejam atingidos. O paciente permanece, então, no seu estado de distúrbio endócrino, e isso pode levá-lo a desenvolver outros tipos de comorbidades por conta da estigmatização, tais como depressão e distúrbios alimentares e de imagem. Dessa forma, rarefaz-se o binômio médico-paciente, e, consequentemente, o conceito de aliança terapêutica se dissipa. O atingimento desse valor é de suma importância principalmente quando se refere à obesidade, pois trata-se de uma comorbidade complexa que envolve diversos âmbitos do indivíduo e, portanto, demanda um cuidado integral e concreto3.
Além disso, salientando esse círculo vicioso, o estudo norte-americano de Sutin et al.12 reporta que indivíduos que sofreram gordofobia médica revelaram maior consumo alimentar do que pessoas com sobrepeso que não sofreram tais preconceitos. Ou seja, os médicos, ao ofenderem seus pacientes, no improcedente objetivo de alertar, acabam impulsionando ainda mais a problemática da obesidade3.
Tylka et al.13 apontam que, por trás dessa suposta preocupação médica com o peso para melhoria da saúde, encontra-se, na verdade, uma forte carga preconceituosa que os médicos trazem para a consulta, advinda de uma formação acadêmica e de uma sociedade também gordofóbicas. Isso ocorre porque as orientações médicas se restringem a julgamentos da aparência e não têm nada a ver com práticas, dietas e exercícios bem abordados13.
Hatzenbuehler et al.14 trazem dados epidemiológicos da gordofobia. Constatou-se que a população preta, as mulheres, os gays e as lésbicas constituem os grupos mais propensos ao abandono do tratamento para controle de comorbidades relacionadas a condições e hábitos de vida, bem como formam os grupos com mais risco de desenvolver eventos cardiovasculares. Não foram encontrados estudos relacionados à gordofobia com os outros grupos da comunidade LGBTQIA+ (lésbicas, gays, bissexuais, trans, queer, intersexuais, assexuais). Ou seja, salienta-se a tese de que, por trás do almejo desses médicos em diminuir o peso de seus pacientes, entremeia-se, na realidade, o preconceito com populações marginalizadas3),(14.
O desconhecimento acerca das etiologias da obesidade também foi pauta da pesquisa de Malterud et al.15. Eles observaram que os médicos atribuem a obesidade exclusivamente à falta de exercícios físicos e à dieta hipercalórica, desconsiderando genética, estresse, depressão e distúrbios da tireoide e adrenais. O trabalho de Malterud et al.15) corrobora a pesquisa de Tylka et al.13, pois, quando a obesidade é abordada pelos médicos, estes não baseiam seus argumentos em análises e estudos sólidos, mas sim em opiniões rasas, leigas e sem raciocínio clínico.
Estudos mais recentes, que trazem o contexto da pandemia causada pelo Sars-Cov-2, em que as pessoas estavam reclusas em suas casas, demonstraram que os indivíduos gordos e com predisposição a eventos cardiovasculares foram os que mais cursaram com compulsão alimentar e sofrimento psicológico durante a quarentena. No entanto, a pesquisa de Pearl et al.16 salientou que esse fato não é levado em conta durante os atendimentos médicos, alimentando ainda mais o estigma de pessoas gordas, como se seu estado de obesidade fosse fruto unicamente de seus atos, desconsiderando quaisquer contextos sociais e históricos.
A gordofobia praticada pelos médicos se inicia nas escolas médicas. Segundo Phelan et al.17, os acadêmicos de Medicina tendem a basear suas condutas clínicas muito mais nas atitudes e nos raciocínios dos corpos docentes do que necessariamente nas diretrizes, linhagem essa conhecida como “currículo oculto”. Dessa forma, a negligência no cuidado envolvendo pessoas gordas passa a ser internalizada já na formação acadêmica e, inclusive, é amplamente aceita. Nesse estudo, aplicou-se um questionário do primeiro ao quarto ano, e notou-se o mesmo escore de preconceito e alienação em relação a gordos no primeiro e no quarto ano. Evidenciou-se que muitos acadêmicos acreditam que as pessoas gordas são assim por única responsabilidade do indivíduo, como consequência somente da dieta hipercalórica. Ou seja, mesmo que conforme a cada ano do curso, teoricamente, os assuntos envolvendo endocrinologia e saúde coletiva estejam mais consolidados, o estigma não se perde. Evidencia-se, assim, a pobreza de práticas na graduação que incentivem os acadêmicos a entender o paciente de maneira integral, multidisciplinar e humanitária17. Embora essa pesquisa seja norte-americana, tomando como base as DCN brasileiras, observa-se um acentuado hiato entre os objetivos das escolas médicas e o que é lecionado aos acadêmicos. Isso ocorre porque, embora as diretrizes visem a uma formação acadêmica humanista, generalista e crítica5, aos acadêmicos é ensinada a reprodução de discursos rasos, preconceituosos e sem um sólido raciocínio clínico capaz de entender o paciente em sua totalidade. Essas atitudes também se desvirtuam do conceito de promoção da saúde3.
A pesquisa de Hurst et al.18) realizada em uma clínica de obstetrícia dos Estados Unidos apontou a falta de vínculo e orientações adequadas dos médicos no manejo de gestantes acima do peso e/ou com diabetes mellitus do tipo II. Essas mulheres afirmaram que a equipe de saúde exercia “táticas do medo” para orientar sobre os prejuízos do mau controle glicêmico para a gestação. A equipe apenas amedrontava as pacientes, no sentido de que, caso a gestante não emagrecesse, desfechos desfavoráveis na gestação iriam ocorrer, tais como problemas no líquido amniótico, eclâmpsia e óbito fetal. Entretanto, não houve explicações nem orientações sobre a importância do controle metabólico na gestação. Nesse mesmo estudo, constatou-se que os grupos de gestantes com IMC elevado, principalmente acima de 40 kg/m², englobam não só os maiores casos de problemas na amamentação e doenças hipertensivas da gestação, mas também de depressão pós-parto e puerpério com má adesão ao controle da saúde materna.
Crianças e adolescentes que sofrem preconceito por conta do peso são os mais refratários ao controle metabólico durante um follow-up de dois anos, sendo também os que mais sofrem com crises de ansiedade, transtornos alimentares e baixa autoestima, segundo o estudo de Hübner et al.19. Esse estudo ainda salienta que as práticas de bullying na infância e adolescência, por causa do peso, podem ter desfechos fatais na vida adulta, como depressão, transtorno dismórfico corporal e suicídio.
Benas et al.20 e Richard et al.21 pesquisaram quantitativamente as consultas médicas com pacientes gordos. Foi constatado que, nos atendimentos à população gorda, os médicos tendem a interromper mais e escutar menos a fala dos pacientes quando comparados àqueles com peso dentro dos padrões. O tempo da consulta e a demonstração de respeito também foram diferentes. Phelan et al.7) ainda constataram que esse fenômeno é ensinado e reproduzido de maneira implícita ou explícita já no início da graduação, pontuando haver um viés associado ao peso e que é difundido nas escolas médicas.
Sob a ótica do paciente, constata-se que aqueles que não aceitam estar acima do peso são os que apresentam maior descontrole alimentar, maiores psicopatologias e menor aderência aos planos de controle metabólico. Também se verifica que eles acabam recorrendo a dietas da internet ditas milagrosas e a medicamentos para emagrecimento sem prescrição médica. Durso et al.22, O’Brien et al.23) e Murakami et al.24 salientam nos seus estudos a importância da saúde mental do paciente durante qualquer tipo de tratamento. É ideal que o paciente se torne protagonista da sua saúde física e mental, sendo os profissionais de saúde alicerces científicos que garantam que essas metas sejam atingidas4),(19. Entretanto, percebe-se que, na realidade, os pacientes se sentem culpados de sua condição e buscam emagrecer com o objetivo único de minimizar os estigmas sociais que sofrem e não para adquirir melhores condições de vida. Além disso, não recebem dos médicos esclarecimentos adequados acerca de sua saúde, fazendo com que busquem informação em bases de dados não científicas e se submetam a dietas perigosas19),(20.
Tarozo et al.25) defendem que, diante da enorme problemática envolvendo a obesidade, bem como as demais comorbidades e os desfechos desfavoráveis que ocorrem nos obesos, principalmente por conta da negligência da equipe de saúde, faz-se crucial diminuir os preconceitos dos profissionais de saúde e ampliar a capacidade de empregar metas e planos concretos, diretos e baseados nas evidências. Além disso, uma vez que são diversas as etiologias da obesidade, é imprescindível ampliar a colaboração de equipes multiprofissionais para atender esses pacientes, de forma a abranger todos os níveis de assistência que essa comorbidade demanda. Sem essas devidas mudanças, a obesidade e suas demais consequências continuarão aumentando na sociedade21),(25.
Dessa forma, lidar com a obesidade da maneira como é vista na contemporaneidade vai contra os principais conceitos das boas práticas médicas, tais como a promoção da saúde e a aliança terapêutica. Embora esses valores salientem que a saúde só é possível quando se observa o paciente de modo universal, humanitário e científico5),(9, o atual manejo da obesidade é pautado na discriminação, na reprodução de discursos rasos e sem embasamento científico, e na falta de uma comunicação eficaz e amigável3. E esse desvirtuamento entre a teoria e a prática é responsável justamente por alimentar ainda mais a obesidade e, inclusive, agregar novas comorbidades, tais como a depressão e a compulsão alimentar23.
CONCLUSÃO
A gordofobia, num todo, está presente nos vários cenários da sociedade. Estudantes de Medicina, profissionais ativos e mestrandos da área da saúde, infelizmente, estão inseridos nesse grupo. A gordofobia médica começa nos primeiros anos do curso e se perpetua ao longo dos demais: o corpo gordo é visto como resultado de desleixo, fruto de uma dieta hipercalórica. Esse preconceito acarreta, de forma direta e indireta, as perspectivas de qualidade de vida dos pacientes que estão fora do padrão estipulado, colocando-os em um círculo vicioso de permanência do seu estado e, inclusive, desenvolvendo novas comorbidades, como depressão e distúrbios de imagem.
É indiscutível que a obesidade traz diversas consequências drásticas para o paciente, tais como HAS e distúrbios cardiovasculares. Dessa forma, combater a obesidade é promover saúde. E a promoção da saúde só é efetiva quando se observa o paciente muito além de sua aparência, considerando os âmbitos sociais, físicos e psíquicos que levaram o indivíduo a esse estado. Inclusive, uma vez que são diversos os fatores que levam à obesidade, conhecer esses âmbitos é também possibilitar tratar a obesidade na sua raiz. Entretanto, os médicos desconsideram essa gama de etiologias e associam obesidade unicamente a atitudes individuais dos pacientes.
E justamente pelo fato de a obesidade envolver etiologias multifatoriais, é necessário, além de um cuidado médico humanizado e pautado nas evidências, uma abordagem interprofissional. Psicólogos, assistentes sociais e nutricionistas, por exemplo, devem compor a equipe de apoio a esses pacientes. Reconhecer que o cuidado multiprofissional é o carro-chefe não só para o tratamento da obesidade, como também de diversas comorbidades, é legitimar as DCN, as quais ressaltam a importância da promoção da saúde baseada na ciência, na humanidade e, sobretudo, no trabalho em equipe.
Também é indubitável que, uma vez que a obesidade engloba diversos eixos, contextos e etiologias, seu tratamento é complexo e, portanto, demanda uma figura médica capaz de ofertar métodos concretos e palpáveis, que se adaptam à realidade do paciente, orientados por meio de uma linguagem clara e amigável, de maneira a tornar o paciente o protagonista da própria saúde. Esse conjunto de metodologias se resume à expressão “aliança terapêutica”, conceito que, embora seja valioso para a propedêutica e, consequentemente, para a promoção da saúde, não se estabelece nas consultas. Falta um diálogo respeitoso, bem como orientações palpáveis e científicas nas abordagens para com o paciente gordo. Perde-se assim o binômio médico-paciente, já que este não se vê acolhido, tampouco orientado, recorrendo a outros métodos de emagrecimento, como dietas retiradas da internet.
E esse hiato entre as teorias para promover a saúde e o que é observado durante o manejo da obesidade é cada vez mais prevalente, pois reflete a forma como os médicos foram ensinados durante a graduação. Em muitos aspectos, prevalece nas escolas médicas mais a aplicação do currículo oculto do que o incentivo a seguir diretrizes, literaturas de semiologia e técnicas de comunicação clara e amigável. E, justamente por não seguirem as principais literaturas, também não fundamentam as condutas e os ensinos nas DCN, as quais destacam que o exercício médico eficaz se baseia em uma relação médico-paciente sólida, ética e livre de preconceitos, no entendimento do contexto social e econômico do indivíduo, e no estabelecimento de planos terapêuticos bem definidos. Fica, portanto, contraditório que os ditames para fomentar a saúde não são aplicados verdadeiramente nas escolas que deveriam formar os promotores de saúde.
Diante desse cenário, fica nítido o quão frágil é a linha entre a real promoção de saúde e a gordofobia, e que a forma como a obesidade é encarada pela classe médica agrava, ainda mais, as comorbidades presentes nos quadros de obesidade, em razão da negligência pela qual o paciente passa, o que leva a um aumento dos casos de desfechos desfavoráveis e ao abandono do tratamento. O objetivo geral desta revisão é ressaltar, e até mesmo relembrar, quais os valores de uma medicina eficiente e que promove saúde: acolher, tratar e cuidar com base na ciência, na humanidade e no atendimento multiprofissional, deixando todo e qualquer julgamento de lado.










 text in
text in