INTRODUÇÃO
O conceito de saúde envolve múltiplas e amplas dimensões, compreendendo aspectos sociopolíticos, econômicos, industriais e históricos. Mais que isso, diante dessa sua complexidade e do reconhecimento da cidadania como requisito essencial à superação da realidade socioeconômica e sanitária, percebe-se a necessidade de uma reflexão acerca da formação em saúde1,2.
A implantação do Sistema Único de Saúde (SUS) e o fortalecimento da atenção primária como reorientadora do modelo de atenção à saúde no País trouxeram novas práticas de gestão e cuidado para assegurar o direito universal e solidário à saúde. Regido por novos princípios e diretrizes, o sistema de saúde passou a exigir a proposição e organização de novos processos de formação, uma vez que “a formação é inseparável dos processos de mudanças”3:96 .
Esse cenário foi fortalecido pelas Diretrizes Curriculares em Saúde (DCNs) de 2001, que propuseram inovações curriculares para a construção de novas concepções nas instituições de ensino4. Desde então, as instituições de ensino superior têm construído projetos político-pedagógicos que contemplam, além do conhecimento técnico-científico, o compromisso com a cidadania e com os sujeitos e coletividades, direcionados às necessidades de saúde da população1.
A formação das profissões em saúde ocorre a partir das possibilidades abertas pelo campo sanitário5. Continua sendo uma preocupação permanente dos atores sociais, das instituições formadoras e dos profissionais de diversos campos de fazer-saber. Os debates, muitas vezes, referem-se à distância entre a teoria e a prática do cotidiano do trabalho nos serviços de saúde6. Trata-se da necessidade de uma educação que compõe e não segrega, conjugando os espaços da formação e do trabalho5.
Esse processo de trabalho e os aspectos do cotidiano dos serviços de saúde, com seus modos de fazer a atenção e a gestão, são aspectos essenciais à construção de uma formação que supere os desafios para a consolidação do SUS e de seu princípio de integralidade, promovendo mudanças nas práticas de saúde e dos sujeitos a elas relacionados7.
As instituições de ensino superior têm buscado incluir, em seus projetos pedagógicos, a flexibilidade, a interdisciplinaridade, a contextualização, a relação teórico-prática e o respeito aos valores éticos, estéticos e políticos8. Isto significa que é preciso desenvolver novas formas não somente de ensinar, mas também de aprender, convivendo com outras possibilidades, atores e seus modos de vida singulares9. Uma compreensão da formação como intervenção, como proposto por Heckert e Neves7, resultado da interação entre produção de conhecimento, práticas de atenção e gestão, produção de saúde e de sujeitos. O que requer, segundo os autores, que se compreenda a formação como “atitude transdisciplinar”, com “novas sensibilidades, dizibilidades e visibilidades que expressam a multivetorialização, nas quais estão envolvidas as práticas concretas de cuidado e gestão em saúde”7:55 .
É preciso, portanto, incorporar o ensinar e o aprender aos processos cotidianos de trabalho e aos “problemas/fazeres/saberes” que surgem e dinamizam os modos de gerir e produzir saúde. Ações de formação devem, portanto, se envolver e funcionar no cotidiano dos serviços e redes de saúde6. Isto significa, na multiplicidade do território e complexidade da atenção primária, colocar a formação “à disposição do exercício de apreender com e no mundo do trabalho, enquanto um campo essencialmente micropolítico”. O processo de formação nos convida a vivenciar “o cuidar, durante o ato do trabalho”9:317 .
Articular, como no quadrilátero da formação10, ensino, atenção, gestão e participação para a construção do conhecimento e para a promoção de uma formação profissional em saúde crítica, reflexiva, propositiva e solidária.
E a atenção primária é, potencialmente, espaço de formação, lócus de atuação de sujeitos singulares e territórios vivos. Com base em tais elementos, este artigo descreve a experiência de dois módulos que buscam aproximar a formação do curso de Medicina das necessidades e do cotidiano das Unidades de Saúde da atenção primária, numa perspectiva de refletir sobre seu potencial na caminhada e no processo de formação dos sujeitos envolvidos.
Os caminhos entre a universidade e o cotidiano das equipes
O presente trabalho consiste numa descrição da experiência de implementação dos módulos de Fundamentos da Atenção Básica I e II (FABS I e FABS II), oferecidos aos estudantes do terceiro e quarto semestres, respectivamente, do curso de Medicina, campus Recife, na Universidade Federal de Pernambuco (UFPE) e que estimulam, desde cedo, o acompanhamento longitudinal da integração ensino-serviço.
O relato de experiência é um recurso dos estudos descritivos que possibilita uma reflexão sobre um ou mais fenômenos relacionados a uma vivência profissional de interesse da comunidade científica11.
No contexto das Diretrizes Curriculares, o atual projeto político-pedagógico do curso de Medicina da UFPE busca, ao olhar para o futuro, respeitar as diferenças, usar novos cenários de práticas e romper paradigmas, contribuindo para a formação de um novo profissional, articulado no projeto de construção de uma sociedade mais justa, solidária e mais humana12.
Com uma estrutura fundamentada em módulos, o novo formato, entre tantos benefícios, potencializa a expansão de práticas em serviços de saúde e facilita a implementação de uma integração progressiva de disciplinas12.
Os módulos de FABS I e II adotam o modelo tutorial como orientação pedagógica e partem do pressuposto da longitudinalidade, com carga horária semanal de quatro a oito horas, durante um ano do curso, de modo a assegurar um contato contínuo e consistente do estudante com os temas abordados e com os serviços de atenção primária e os demais nós que compõem a rede de saúde.
O uso do sistema de tutoria, enquanto modalidade de ensino, aprendizagem e apoio nos módulos, teve início em 2006, quando as avaliações se tornaram periódicas, com a participação de professores, estudantes, monitores, residentes de Medicina de Família e Comunidade e preceptores da rede de saúde.
O exercício da tutoria possibilita criar espaços de reflexão, aproximando professores e estudantes, reconhecendo o aluno como “sujeito da prática e foco da ação educacional”13:168 . Isto porque é fundamental estimular uma formação centrada na articulação de diferentes saberes, conhecimentos e aprendizados no território da vivência do aluno, partindo dele como sujeito do próprio processo de formação9.
O planejamento e a implementação das ações formativas, o uso de metodologias ativas, estratégias de ensino, aprendizagem e avaliação são processos importantes para o desenvolvimento de competências dos futuros profissionais de saúde14, para que possam aprender a aprender, o, que para Delors15, representa aprender a conhecer, aprender a fazer, aprender a viver juntos e aprender a ser.
No caminho para a construção dos módulos, as equipes preceptoras também contribuem ativamente com o monitoramento dos objetivos, formas de avaliação e propostas de formação. Encontros semestrais potencializam a consolidação da relação ensino-serviço, propiciando a permanente avaliação dos processos vivenciados nas Unidades de Saúde, numa perspectiva reflexiva, histórica, crítica e transformadora.
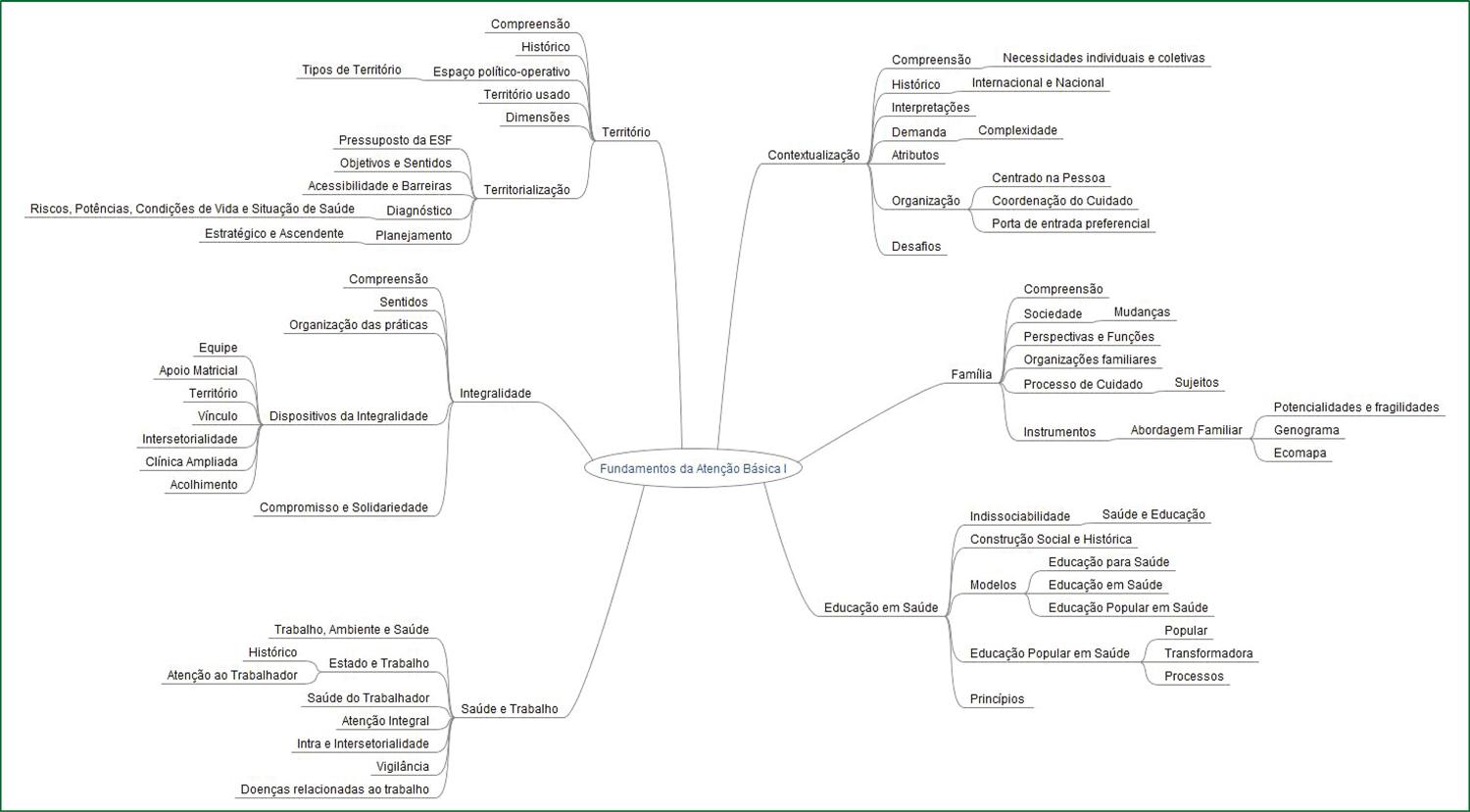
Como resultado, os tutores atualizam o mapa mental de cada módulo (Figura 1) e o planejamento para cada tutoria, organizando, para cada momento de aprendizagem, o tema a ser abordado, os objetivos, o conteúdo, a estratégia a ser adotada, as competências a serem desenvolvidas, os cenários envolvidos, a metodologia a ser utilizada, os recursos necessários, os métodos de avaliação e as parcerias envolvidas (Quadro 1).
QUADRO 1 Modelo de planejamento de tutoria
| Tema: Projeto Terapêutico Singular |
|---|
| Objetivo O estudante deverá, ao final da tutoria, ser capaz de elaborar um projeto que efetiva a clínica ampliada, de modo que possa: reconhecer a importância da interprofissionalidade; compreender o papel da integralidade na produção da saúde; identificar a potência da atenção primária. |
| Conteúdo PTS – histórico, conceito, eixos norteadores; O papel da interprofissionalidade na construção do PTS; O processo de construção. |
| Estratégia Trata-se de vivência em Unidade de Saúde da Família, com trio formado por estudantes e apoio dos profissionais da equipe e monitores da universidade para refletir sobre aspectos teóricos e práticos a respeito da construção de um Projeto Terapêutico Singular enquanto instrumento que viabiliza o diálogo interativo entre os profissionais envolvidos na atenção primária. |
| Competência a ser desenvolvida Espera-se que o estudante desenvolva a(s) competência(s) de: * Aplicar dispositivos na produção em saúde a partir do estímulo de uma ação interprofissional e centrada nos sujeitos; * Identificar situações singulares, mobilizando forças e construindo possibilidades terapêuticas orientadas pela integralidade. |
| Cenários Unidade de Saúde da Família. |
| Metodologia Apresentação dos participantes – 20 min.; Apresentação dos objetivos – 10 min.; Roda de conversa sobre PTS – 50 min.; Apresentação de situação-problema – 20 min.; Elaboração de PTS – 60 min.; Apresentação do PTS – 20 min.; Avaliação – 20 min. |
| Recursos Sala de reunião de USF; Papel; Caneta. |
| Facilitadores Monitores; Equipe de Saúde da Família; Equipe do Núcleo de Apoio à Saúde da Família. |
| Avaliação Pontualidade, participação e envolvimento: 2,0; Avaliação do PTS apresentado: 8,0. |
| Parcerias Coordenação do curso; Secretaria de Saúde; Distrito Sanitário; Equipe de Saúde; População. |
Os módulos e sua organização
Os módulos de Fundamentos da Atenção Básica I e II (FABS I e FABS II) são oferecidos aos estudantes do terceiro e quarto semestres, respectivamente, do curso de Medicina de uma universidade pública do Estado de Pernambuco.
O primeiro módulo representa uma introdução teórico-prática à APS no contexto familiar e de comunidade, tendo por base os princípios do SUS e com os objetivos de: apresentar a prática da APS no processo de construção e efetivação do SUS no Brasil; definir o processo de territorialização na APS, como unidade de intervenção de políticas públicas, em essencial a APS, e a utilização de suas informações para a produção de cuidado individual e coletivo; intervir no processo saúde-doença tendo a família como foco da APS inserida em sua comunidade e território e sua participação na produção do cuidado individual e coletivo; apresentar a integralidade em saúde como princípio fundamental do SUS e da APS; introduzir as bases pedagógicas da educação popular como ferramenta fundamental na APS; e compreender os princípios do Processo de Saúde e Trabalho, incorporando a categoria trabalho como objeto de intervenção da atenção à saúde no âmbito da atenção primária.
O módulo de Fundamentos da Atenção Básica II, situado no eixo de desenvolvimento profissional e compromisso social, aprofunda as noções teórico-práticas sobre a atenção primária à saúde e a atuação do médico neste contexto. Procura articular saberes e práticas da Saúde Coletiva aos conhecimentos, habilidades e atitudes desenvolvidas no atual momento do processo de formação do médico, integrando as competências clínicas e as de gestão do cuidado, bem como promovendo a aquisição de habilidades para o desenvolvimento de atividades de Saúde Coletiva.
Após cada tutoria, os estudantes vivenciam, nos encontros com e nas Unidades de Saúde da Família, os temas abordados e sua relação com o território e com aqueles que nele habitam e trabalham. Cenários de aprendizagem que são transversais às demandas sociais16 estimulam uma leitura crítica do cotidiano e funcionam7 como ferramentas essenciais de intervenção nas ações que produzem a saúde.
Cada tema ofertado em discussão nos encontros de tutoria é traduzido com base na realidade concreta vivenciada pelos estudantes no contato horizontal prolongado com o mesmo docente e o mesmo serviço na rede de atenção. Nos primeiros seis meses, são discutidos e vivenciados temas como os fundamentos da atenção primária, abordagem da família, vínculo terapêutico e responsabilização, territorialização em saúde, educação em saúde, integralidade, saúde/ambiente e trabalho.
Nos seis meses seguintes, a indissociabilidade entre clínica, gestão e saúde coletiva é traduzida na necessidade de construção teórica e prática do Projeto Terapêutico Singular. São ofertados temas em discussão nas tutorias e vivência na prática, como Clínica Ampliada e seus dispositivos, redes de atenção, trabalho em equipe e diagnóstico compartilhado, equipe de referência e apoio especializado matricial, responsabilização e vínculo terapêutico, acesso/acolhimento com avaliação de vulnerabilidade, modelos de atenção e gestão na saúde.
No contexto das graduações em saúde, ainda com forte referencial positivista e centrado no modelo biomédico, a inserção dos alunos no cotidiano da atenção primária é fundamental. Partindo desse pressuposto, os módulos apostam no acompanhamento de grupos de estudantes nesse cenário, com efeitos pedagógicos e assistenciais, interferindo no modelo de atenção e gestão.
Todos os docentes envolvidos precisam estar presentes durante o ano de acompanhamento dos estudantes e ser capazes de atuar neste tipo de ensino, considerando a indissociabilidade entre teoria e prática, a roda enquanto método democrático nas tutorias, a oferta e demanda dos temas em discussão coletiva. O contato horizontal e prolongado do docente com as equipes da rede, de maneira a valorizar o vínculo e o planejamento conjunto das atividades, também é um resultado pedagógico considerado fundamental, valorizando a rede básica na produção do ensino-pesquisa-extensão em parceria com a universidade.
Do ponto de vista assistencial, e não menos pedagógico, a aposta na Rede de Atenção Primária como coordenadora da rede de atenção tem sido uma defesa ético-política. O ensino da Saúde Coletiva e Clínicas no território, articulando a rede a partir da APS, tem sido um compromisso com o SUS enquanto sistema nacional. Na prática, trata-se de apoiar docentes, alunos e preceptores para que esta rede constitua um campo de investigação e produção de conhecimento, envolvendo os parceiros do território, incluindo as equipes de apoio matricial à Estratégia de Saúde da Família.
São cinco diretrizes disparadas/defendidas por meio das atividades de formação-intervenção na atenção primária: garantia de acesso e acolhimento com avaliação de vulnerabilidade; integração em rede; cogestão e democracia institucional; clínica ampliada e compartilhada; ampliação da Saúde Coletiva.
O modelo de atenção e gestão defendido na rede de saúde depende também da capacidade da universidade de compreender sua implicação com o SUS. Cabe também às escolas médicas a defesa de diretrizes pedagógicas e assistenciais de maneira a garantir sua responsabilidade sanitária e política.
Novos cenários de formação
Ampliamos a análise sobre o papel do professor-apoiador, numa dupla tarefa de apoio aos alunos e à rede de atenção envolvida no processo formação-intervenção.
Compreendemos o apoio, com base em Campos17, como uma postura metodológica que busca reformular os métodos tradicionais de gestão e de relações entre sujeitos. Um modo de funcionar que interfira na produção social e subjetiva dos alunos, docentes/tutores, preceptores/equipes envolvidas, como a coprodução singular do processo saúde/doença/intervenção; a construção de autonomia não como conceito absoluto, sempre em rede e relativo, em gradientes, coeficientes; uma metodologia para lidar com relações interpessoais de modo construtivo e dialético, aplicado às práticas profissionais da saúde; a construção ativa de espaços coletivos, objetivando interferir no contexto e contribuir para ampliação da capacidade de análise, de agir sobre a realidade e tomar decisões; funcionar utilizando as dimensões do conhecimento/técnica, do poder e dos afetos quando utilizamos a ação em saúde e a ação educativa como prática social, que acontece entre sujeitos, ainda que com distintos graus de conhecimento e poder.
As ações são disparadas na rede básica existente, não apostando em modelos ideais, mas de maneira a apoiar:
A organização do acolhimento de modo a promover a ampliação do acesso, compreendendo a atenção básica como coordenadora das ações no território e, a partir dela, a definição de prioridades para ordenamento da rede, eliminando filas e organizando o atendimento com base na avaliação de vulnerabilidade;
A reorganização do trabalho em equipe a partir do apoio institucional, valorizando os saberes e práticas dos diferentes profissionais e ampliando a capacidade de resolver problemas no território, com apoio matricial quando necessário;
O fortalecimento das redes de saúde e articulações ensino-serviço, ampliando a capacidade conjunta de soluções e construções de políticas e intervenções intersetoriais;
O fortalecimento da Clínica Ampliada e Compartilhada, ampliando também as ações de Saúde Coletiva no território, com ofertas/demandas de temas relevantes, construção de projetos terapêuticos singulares e projetos de saúde coletiva, práticas de educação em saúde e outras atividades em parceria;
A ampliação dos espaços de escuta para usuários e equipes no cotidiano do trabalho, fortalecendo a participação e ampliando a capacidade de análise dos problemas;
A inclusão da dimensão subjetiva nas práticas de apoio e discussão de caso, incluindo a saúde mental como campo de saber e prática essencial na atenção básica;
A ampliação da capacidade das equipes na análise do seu próprio cotidiano do trabalho, incorporando a prática de planejamento conjunto com contribuição e participação da universidade18.
Considerando a elaboração de projetos de Saúde Coletiva e Projetos Terapêuticos Singulares como modo de inserção-intervenção conjunta dos alunos e das equipes da atenção primária diante dos processos saúde-doença, como diretriz pedagógica e assistencial, o apoio institucional se produz enquanto uma filosofia da prática na relação entre todos os envolvidos nos processos educativos e de produção de saúde. Um duplo sentido de interferência/implicação com a rede na produção da Clínica e da Saúde Coletiva na atenção primária, bem como interferindo na formação por meio de relações radicalmente democráticas no processo de aprendizagem.
A elaboração de projetos singulares individuais e coletivos traz um sentido de intervenção longitudinal em equipe, análise das dimensões sociais e subjetivas, além da biológica na prática clínica – intervir no território vivo ocupado por pessoas reais, romper o fazer da vigilância em saúde pautada na regra, na norma, e valer-se mais da educação em saúde, promoção e prevenção.
As etapas de elaboração de um plano terapêutico ou projeto de saúde não são lineares, nem obedecem necessariamente a etapas sucessivas, como diagnóstico, objetivos, metas, responsáveis e avaliações, porque, às vezes, a realidade subverte essas etapas. Também não é necessária uma construção teórica tão profunda a ponto de inviabilizar a intervenção compartilhada no cotidiano enquanto as equipes realizam suas tarefas.
A produção dos projetos terapêuticos e de saúde coletiva busca desestabilizar o contexto biomédico e positivista da formação médica tradicional, bem como interferir no modelo de atenção básica para além da atenção programática ou produção em série de consultas, por meio da Clínica Ampliada e centrada na relação entre sujeitos.
Para que essa reformulação teórico-política e metodológica aconteça, é necessária a divulgação e/ou contratação clara de responsabilidades da universidade com a rede pública mediante contrato, convênio, projetos de integração, entre outros, e, ainda, a formação de professores e preceptores em atenção primária à saúde, respeitando-se as realidades territoriais e diretrizes/princípios da APS. Ainda é necessário romper com a desintegração entre Clínica e Saúde Coletiva, individual e coletivo, objetivo e subjetivo, como se fosse impossível a construção de sínteses.
Aposta-se aqui na existência de pactos/fluxos claros, contratados entre instituições e legitimados nos colegiados específicos sobre ensino-serviço, de maneira a permitir a existência de projetos a longo prazo nas universidades e no SUS.
Tem sido um desafio traduzir, em modos de funcionar na prática educativa e na prática de saúde à luz da cogestão, as diretrizes de equidade, integralidade e transdisciplinaridade. Aliada às diretrizes para organização das redes de atenção e à ênfase na atenção básica, há uma recomendação genérica de que a formação médica busque uma variação de cenários para o ensino prático.
Se nossa aposta é que a atenção primária à saúde tem capacidade de resolver problemas, se aceitamos que as intervenções no território são de grande complexidade e se acrescentamos que grande parte da população vive em situação de vulnerabilidade, teremos claras evidências técnicas e éticas de que nossa escola médica deve formar um profissional competente para intervir nessa realidade19.
A avaliação dos estudantes é processual e busca cumprir suas funções formativa, somativa e informativa, ou seja, subsidia o estímulo ao aprendizado, orienta a tomada de decisão e contribui para a qualidade do currículo – uma avaliação programática que valoriza a avaliação do aprendizado, como sugere Trocon20.
Assim como Miguel et al.21:1770 , trata-se de uma avaliação integral, que aborda os domínios cognitivo e psicomotor. O primeiro revela “o desenvolvimento e o progresso na aprendizagem”, e o segundo observa “o desenvolvimento de habilidades e aspectos práticos relacionados à formação dos estudantes”, como participação colaborativa; adequação às normas; comunicação adequada; iniciativa, liderança; busca de informação; avaliação crítica da literatura e raciocínio profissional.
Na formação da saúde e no ensino da Medicina, a combinação entre teoria e prática voltadas ao campo da Saúde Coletiva precisa ser desenvolvida precocemente, além de que o próprio ensino da Clínica necessita de novos cenários, apostando na rede integrada de saúde. Partir da constituição do ensino em Saúde Coletiva na inserção longitudinal na rede requer a valorização da atenção primária e sua retaguarda de serviços matriciais com capacidade para resolver problemas, incluindo o hospital universitário como rede de apoio matricial e em relação articulada e solidária.
Isto significa apostar em diretrizes pedagógicas e assistenciais, favorecendo uma abordagem ampliada e singular de cada caso, o que qualificaria a formação teórica sobre diretrizes diversas e uma prática centrada no sujeito. Entrar em contato com essa complexidade, com a obrigação de trabalhar em equipe e em rede, de fazer acompanhamento longitudinal possibilita que o estudante se aproprie de competências essenciais ao exercício da profissão e que equipes da atenção primária ampliem sua capacidade de resolver problemas no território e em rede. Isso implica reconhecer que os problemas que o SUS deve resolver são problemas também para as universidades e escolas médicas.
O fortalecimento da integração ensino-serviço-comunidade
Escolher a formação-intervenção como processo de aprendizagem exige um conjunto de questões que dizem respeito às relações entre universidade pública e rede de saúde, entre subjetividade e gestão dos processos formativos. Ao mesmo tempo, representa a possibilidade de novas práticas para implementar processos de mudança na formação em saúde e avanços na democratização da universidade e no SUS, os limites e potencialidades dos instrumentais teórico-metodológicos disponíveis para favorecer tais processos.
Se não valorizarmos a integração ensino-serviço-comunidade, não formaremos médicos com competências e habilidades para o exercício dessa função essencial ao sistema e à saúde dos brasileiros. Isso implica também a defesa de diretrizes macro e micropolíticas para legitimidade e sustentabilidade da atenção primária, assim como feito há 40 anos, na Conferência de Alma-Ata, com capacidade para resolver problemas individuais e coletivos na diversidade e complexidade dos territórios no País.