Introdução
O Programa de Atenção Integral à Saúde da Mulher (PAISM), de 1984, é um marco no desenho das políticas de saúde em diferentes sentidos: inaugura a noção de integralidade do atendimento em saúde que viria a caracterizar o Sistema Único de Saúde (SUS); é um programa em que a agenda dos movimentos de mulheres e feministas torna-se presente por aquilo que hoje convenciona-se chamar de ativismo institucional (Rebecca ABERS, 2021); é importante marco de mudança de paradigma nas políticas de saúde para as mulheres, na medida em que inaugura a ênfase no paradigma de saúde integral em contraponto ao histórico de materno-infantilismo, que foi o principal enquadramento da saúde das mulheres pelo Estado brasileiro ao longo do século XX (Maria José OSIS, 1998; Ana Maria COSTA; Estela AQUINO, 2000; COSTA, 2009). Em que pese seu caráter inovador e a atualização de suas bases na Política Nacional de Atenção Integral de Saúde das Mulheres (PNAISM), pouco se avançou no sentido de implementação de suas diretrizes, como já indicava o relatório final da CPMI sobre esterilização (BRASIL, 1993). Nos anos 2010, junto com um contexto de crise política, golpe e avanço das políticas de austeridade fiscal, o materno-infantilismo torna-se a tônica das políticas de saúde para as mulheres.
Neste artigo, reconstruímos e analisamos, por meio de pesquisa documental e entrevistas com ativistas e mulheres afetadas pela epidemia,1 dois cenários das políticas de saúde para as mulheres, considerando uma tríade de determinantes no desenho das políticas de saúde: a mobilização de narrativas transnacionais em torno da construção das políticas públicas; os determinantes sociais de saúde e sua ausência no desenho das políticas e programas; e a mobilização da sociedade civil como ponto fundamental de desenho e implementação das políticas públicas (PP). O primeiro cenário é o que marca a mudança do paradigma de saúde integral para o materno-infantilismo e relaciona-se à construção do debate em torno da mortalidade materna, Objetivos do Milênio (ODMs) e a Rede Cegonha. Na perspectiva transnacional, além do compromisso com a Cúpula do Milênio, a ampliação do movimento em favor da humanização do parto e do nascimento em que o Brasil, por meio da ReHuNa, apresenta liderança no desenvolvimento de discursos e iniciativas, é um fator relevante a ser observado. Nesse ponto, Estado e ativistas dos direitos das mulheres articulam-se em favor de uma agenda de humanização do atendimento em saúde, em particular do parto e nascimento, e redução da mortalidade materna.
O segundo cenário é a epidemia do Zika vírus, de 2015. A epidemia é, inicialmente, definida como um problema localizado no sertão nordestino, que ganha contornos mais graves conforme aumentam o número de casos de bebês com a síndrome congênita do Zika vírus e o número de pessoas contaminadas pelo arbovírus.2 Essa difusão de casos, combinada com a proximidade de um megaevento esportivo - as Olimpíadas de 2016 - e a mobilização iniciada pela OMS depois de ter sido avisada pelo Brasil da disseminação rápida da contaminação, torna a epidemia uma preocupação internacional. A mobilização de atores se dá em nível estatal, interestatal, entre agências das Nações Unidas e em organizações da sociedade civil - dentro e fora do Brasil. As organizações de mulheres mobilizam-se no sentido de garantir o respeito dos direitos reprodutivos das mulheres durante um evento de saúde que tem reflexos importantes nas decisões reprodutivas e afeta de maneira desigual mulheres negras e brancas, moradoras das periferias e das áreas centrais de regiões metropolitanas.
O artigo está organizado em quatro seções além desta Introdução. Inicialmente, apresentamos os conceitos de transnacionalismo e interseccionalidade em que nos baseamos para a nossa análise. Em seguida, fazemos uma breve retomada das diretrizes de PP adotadas ao longo dos década de 2010. Depois, tratamos do desenho das políticas de saúde para as mulheres, desde a PNAISM até a RAMI, passando pela Rede Cegonha e incorporando as dimensões transnacional e interseccional na caracterização da política. Na sequência, apresentamos essas dimensões para a saúde das mulheres responsáveis por crianças com a síndrome congênita do vírus Zika. Por fim, apresentamos algumas considerações quanto à importância de atentarmos para os enquadramentos transnacionais dos temas de saúde das mulheres.
Transnacionalismo e interseccionalidade em políticas públicas de saúde para as mulheres
O transnacionalismo ainda é pouco analisado quando tomamos o campo de PP. A perspectiva transnacional está mais presente, ainda que incipiente, nos estudos sobre movimentos sociais. Os estudos sobre difusão de políticas e comunidades epistêmicas são aqueles que reconhecem a existência de fatores e atores externos à política nacional que influenciam nas decisões e no desenho das PP. Enquanto os estudos de difusão apontam para exemplo de reiteração de modelos de PP em diferentes localidades geográficas, apontando a possibilidade de ganhos incrementais e a necessidade de atualização das iniciativas às dinâmicas políticas, sociais e culturais locais.
Nossa proposta, neste artigo, é pensar o trânsito transnacional dos enquadramentos da saúde das mulheres, que se traduz em narrativas e ações nos contextos locais de desenho e implementação de PP. Buscamos entender como o transnacionalismo afeta as dinâmicas nacionais para além da mobilização da sociedade civil, no encontro entre esta, o Estado e outros atores políticos transnacionais, como agências e organismos intergovernamentais. Nossa proposta é entender o papel desempenhado por discursos e ferramentas transnacionais na capacidade de atuação de atores políticos interessados nas políticas de saúde para as mulheres.
Apresentamos o transnacionalismo desde uma perspectiva feminista. Sonia Alvarez et al. (2014) apontam que o transnacionalismo é concomitantemente construído global, regional e localmente. Afetando e sendo afetado ao mesmo tempo pela participação de Estados, governos, organizações intergovernamentais e grupos diversos da sociedade civil, num processo contínuo de tradução e desapropriação de enquadramentos de acordo com as necessidades dos atores que mobilizam tais enquadramentos. Assim, em vez de buscarmos enquadramentos perenes, o que propomos é que se entenda a mobilização de discursos transnacionais como um processo de apropriação de debates que acontecem com atores políticos localizados em diferentes lugares, seja no sistema internacional ou regional, seja na organização política nacional ou local.
Nesse sentido, importam os atores políticos que moldam a narrativa: analisamos a atuação de organismos interestatais e a produção de compromissos no nível das Nações Unidas, tendo como ênfase os documentos produzidos durante grandes conferências internacionais e que refletem em mudanças na consideração dos direitos humanos, como é o caso dos direitos sexuais e reprodutivos e os direitos humanos das mulheres. Para as mudanças das políticas de saúde para as mulheres, durante a década de 2010, particularmente relevantes são os consensos construídos em torno da redução da mortalidade materna, tanto no nível da ONU, por meio dos Objetivos do Milênio e Objetivos de Desenvolvimento Sustentável, e seu reforço no nível da Organização Pan-Americana da Saúde (OPAS). No caso do Zika vírus, destacamos o enquadramento transnacional da epidemia e a relevância do direcionamento apontado pela OMS como forma de lidar com a emergência de saúde pública de importância internacional (ESPII).3
Um conceito transnacional que se vincula diretamente àquilo proposto por Alvarez et al. (2014) é o de interseccionalidade. Tendo ganhado maior notoriedade a partir da Conferência de Durban, em 2001, com o documento para especialistas produzido por Kimberlé Crenshaw, o conceito, atualmente, está presente nos discursos de Estados, organizações intergovernamentais, burocratas e firmou sua importância entre ativistas e movimentos sociais. O conceito formalmente cunhado, em 1989, por Crenshaw, tem um desenvolvimento histórico longo que remonta à década de 1970, no contexto dos debates do Combahee River Collective, um coletivo de mulheres negras lésbicas, que apontavam a simultaneidade dos processos de opressão a que estavam submetidas nos EUA e mesmo no contexto das comunidades negras. No Brasil, a perspectiva de diferentes intelectuais negras (Lélia GONZALEZ, 2020; Sueli CARNEIRO, 2019; Kimberlé CRENSHAW, 2002) incorpora a dimensão da simultaneidade das opressões vividas pelas mulheres negras no Brasil, apontando que aquilo que o conceito de interseccionalidade captura está presente na forma como essas mulheres percebem os processos de inclusão e exclusão das mulheres negras.
Patricia Hill Collins e Sirma Bilge (2021) reconhecem a heterogeneidade dos usos do termo, seu caráter multifacetado e propõem definir a interseccionalidade como uma ferramenta analítica voltada para entender as relações de poder em dada sociedade com base na atuação concomitante de marcadores sociais como gênero, raça, geração e origem. Collins e Bilge propõem que se analise a interseccionalidade “pelo que ela faz mais do que propriamente o que ela é”. E o que ela faz é permitir que se observem as diferentes formas como opera o poder em sua dimensão cultural, disciplinar e interpessoal. A interseccionalidade se organiza em “seis ideias centrais: a desigualdade social, as relações de poder interseccionais, o contexto social, a relacionalidade, a justiça social e a complexidade” (COLLINS; BILGE, 2021, p. 45). Essas ideias limitam o acesso a direitos e naturalizam a posição subalterna de alguns grupos sociais.
Quando consideramos as políticas de saúde, o conceito de interseccionalidade nos permite entender que elas não acontecem no vácuo e que existem determinantes sociais múltiplos da saúde e do adoecimento. Fazemos a leitura das interseccionalidades tanto por meio do debate dos diferenciais de acesso à saúde, estabelecendo um diálogo com trabalhos com esse foco específico e que tendem a ressaltar a prática comum do racismo institucional, quanto pelos destaques feitos por ativistas do movimento de mulheres, sobretudo o de mulheres negras, quanto a práticas discriminatórias no SUS.
Políticas de saúde em um cenário de crise política e avanço das políticas de austeridade (2011-2020)
A década de 2010, sobretudo sua segunda metade, é marcada por um crise política e econômica de grandes proporções que afeta a estrutura de financiamento das políticas públicas e aprofunda a perspectiva de privatização do cuidado junto com eventos recorrentes de pânico moral e sexual. Isso remete ao cenário de backlash que acompanha o avanço da extrema direita e circunscreve as possibilidades de avanço dos direitos sexuais e reprodutivos mais recentemente no mundo.
O início da década foi marcado por uma sensação de otimismo com a continuidade do governo do Partido dos Trabalhadores e o direcionamento das políticas públicas, no sentido de promoção de maior equidade. No entanto, o primeiro governo de Dilma Rousseff aponta mudanças relevantes na condução das políticas públicas que ocorrem a reboque, seja dos debates eleitorais, como veremos mais adiante no caso da Rede Cegonha, como do processo de avanço da crise econômica internacional nas possibilidades de crescimento brasileiro. Os protestos de Junho de 2013 marcam-se por uma crítica ao estado em que se encontravam as políticas públicas. As denúncias de corrupção e o avanço do conservadorismo no Congresso, que complexificam os apoios à reeleição de Dilma Rousseff em 2014 e seu governo no ano seguinte, resultaram no processo de impedimento de Rousseff em 2016.
O governo Michel Temer assume a tarefa de fazer avançar políticas de austeridade no sentido de sanar o que se via como um processo irresponsável com as contas públicas, com o destaque para a PEC do Teto de Gastos e a Reforma Trabalhista. Ambas as ações possuem efeitos severos na ampliação das desigualdades e precarização da atuação estatal nas políticas sociais.
A ampliação do lavajatismo, a desconfiança da política e os pânicos morais que ocupam as eleições de 2018 levam à eleição de Jair Bolsonaro. Com o seu governo, há um processo de retrocesso democrático e degradação política, como apontam Leonardo Avritzer, Fábio Kerche e Marjorie Marona (2021). No que tange especificamente às políticas de saúde, Vanessa Oliveira e Michelle Fernandez (2021) caracterizam o período como de desmonte e negacionismo. O desmonte é derivado da redução constante do orçamento público e se faz presente desde a atenção básica a políticas específicas, como a política de HIV-Aids, saúde mental e saúde das mulheres. O negacionismo é a marca do enfrentamento da pandemia que teve como efeitos a desarticulação federativa no enfrentamento à pandemia e um número elevado de mortes tidas como desnecessárias caso tivessem sido adotados os protocolos de distanciamento, vacinação e garantia de renda.
É nesse contexto que analisaremos a estrutura da política de saúde para as mulheres.
PNAISM, Rede Cegonha e Cuida Mais Brasil: da integralidade ao retorno do materno-infantilismo
A mortalidade materna é um dos principais indicadores de saúde, pois mede a atenção especializada a mulheres em momento específico de sua vida reprodutiva e que, na maioria dos casos, trata-se de mortes evitáveis. Reforçando sua relevância, a ‘razão de mortalidade materna’ é considerada um dos indicadores de desenvolvimento das Nações Unidas. Durante a Cúpula do Milênio, a redução da mortalidade materna foi considerada um Objetivo de Desenvolvimento do Milênio e atualmente figura como um dos Objetivos de Desenvolvimento Sustentável (John McARTHUR, 2013). De acordo com as metas desenhadas pela ONU, em 2015, o Brasil deveria ter atingido uma razão de mortalidade materna de 35 mortes por 100 mil nascimentos. Este número chegou a 58 em 2015. É importante ressaltar que, durante a pandemia de COVID-19, houve retrocesso na redução da mortalidade materna. Rossana Puccinelli (em João DALL’ARA, 2022) alerta que “no ano de 2019, antes da COVID, foi uma razão de morte materna de 57, passando no ano de 2020 para uma razão de morte materna de 67 e, no ano de 2021, a razão de morte materna foi de 107”,4 com sobre-representação de mortes entre mulheres pretas e pardas (Jesem ORELLANA et al., 2022).
Caio Motta e Marcelo Moreira apontam que existe um perfil típico da mortalidade materna, entre 1996 e 2018, no Brasil, sendo ele:
Óbito em estabelecimento de saúde (92,6%), por causas obstétricas diretas (69,6%), sendo os transtornos hipertensivos na gravidez, parto e puerpério sua principal causa (22,8%) e a eclampsia sua principal manifestação (9,0%); já o perfil social destas mulheres é representado por pretas e pardas (51,3%), solteiras (50,3%), de 4 a 11 anos de escolaridade (41,8%) (MOTTA; MOREIRA, 2021, p. 4406).
A imagem interseccional que os autores constroem do perfil das gestantes e parturientes que morrem no Brasil reverbera as análises que apontam as desigualdades no risco de morte materna com base em raça/cor e região em que vivem as parturientes (Alaerte MARTINS, 2006). Durante esse mesmo período, a comparação do número de mortes maternas entre grupos raciais aponta dois fenômenos a serem observados (Gráfico 1). O primeiro é que, entre 1996 e 2000, há uma redução substantiva do número de casos de morte materna cuja raça/cor é ignorada e, simultaneamente, aumentam o número de mortes de mulheres brancas e pardas que morreram. O segundo é que a partir de 2001, no entanto, o número de casos entre mulheres brancas começa a diminuir e entre mulheres pardas começa a crescer. Existe uma diferença que se mantém estável ao longo do tempo, com tendência de queda entre as mulheres brancas e aumento entre as mulheres pardas a partir de 2018, dado que tende a se confirmar quando houver mais dados sobre mortalidade materna, sobretudo no que diz respeito ao período pandêmico.
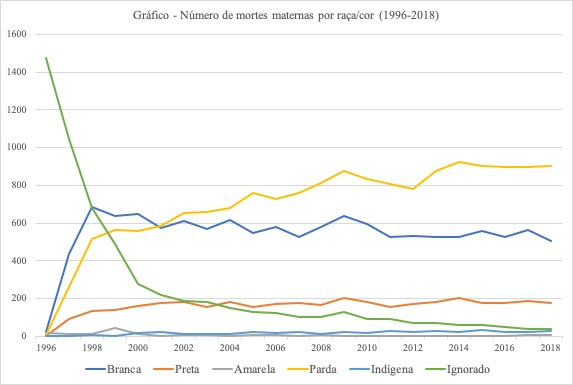
#PraTodoMundoVer Gráfico com seis linhas referentes às curvas de número de mortes maternas por raça/cor entre 1996 e 2018. As linhas têm as cores azul escuro (para mulheres brancas), laranja (para mulheres pretas), amarela (para mulheres pardas), azul claro (para mulheres indígenas) e verde (para mortes com raça/cor ignorada. Ao longo dos anos, na direção da esquerda para a direita as linhas azul escuro e amarelo avançam em paralelo e as demais curvas se sobrepõem na base do eixo y, perto de zero. A linha verde, ao contrário das outras, tem comportamento de queda
Gráfico 1 Número de mortes maternas por raça/cor (1996-2018)
Ao longo dos anos 2000, são lançadas diferentes iniciativas no sentido da melhoria dos indicadores de atendimento à saúde de mulheres que tinha entre seus objetivos alcançar o compromisso assumido pelo país na Cúpula do Milênio. Em 2004, foi lançada a PNAISM, cuja vigência prevista inicialmente era de 2004 a 2007, mas, como um conjunto de diretrizes e princípios gerais, foi citada em documentos do governo federal até 2015, o que aponta para sua circulação como base de formulação de ações e programas no âmbito do Ministério da Saúde e das Secretarias de Saúde estaduais e municipais.
O documento de apresentação da PNAISM destaca a participação ampla da sociedade civil (BRASIL, 2004, p. 5) em sua concepção e a preocupação das políticas de saúde como políticas de defesa e promoção dos direitos humanos, particularmente dos direitos sexuais e reprodutivos. Na apresentação da PNAISM, destaca-se a amplitude das questões com que a política pretende trabalhar, como é possível perceber no excerto abaixo:
Este documento incorpora, num enfoque de gênero, a integralidade e a promoção da saúde como princípios norteadores e busca consolidar os avanços no campo dos direitos sexuais e reprodutivos, com ênfase na melhoria da atenção obstétrica, no planejamento familiar, na atenção ao abortamento inseguro e no combate à violência doméstica e sexual. Agrega, também, a prevenção e o tratamento de mulheres vivendo com HIV/aids e as portadoras de doenças crônicas não transmissíveis e de câncer ginecológico. Além disso, amplia as ações para grupos historicamente alijados das políticas públicas, nas suas especificidades e necessidades (BRASIL, 2004, p. 5, grifos nossos).
A justificativa da política traz as implicações do gênero na saúde, particularmente dos efeitos das hierarquias de gênero na saúde das mulheres combinadas a outras hierarquias - como as de raça e etnia, orientação sexual, idade e classe social. Nesse sentido, ressaltam-se a necessidade de atenção específica às mulheres negras, indígenas, lésbicas e trabalhadoras rurais, às mulheres na adolescência e no climatério, às idosas e à defesa de aumento da participação social na implementação das políticas de saúde. A apresentação da política faz ainda referência a fatores que são apresentados como relevantes no processo de estagnação da razão de mortalidade materna (Maria do Carmo LEAL et al., 2016; MOTTA; MOREIRA, 2021) e remete-se aos compromissos internacionais na garantia dos direitos sexuais e reprodutivos das mulheres.
Como a PNAISM traz em seu texto apenas os princípios, diagnóstico e diretrizes a serem adotadas, foram criadas iniciativas de implementação da política para os três níveis de governo por meio de documentos específicos às diferentes áreas ressaltadas pela política. O Pacto Nacional pela Redução da Mortalidade Materna (Pacto) trazia ações e medidas práticas a serem implementadas no que tange à atenção das mulheres grávidas. O Pacto estava previsto entre as diretrizes da PNAISM e também foi lançado em 2004, reiterando elementos já existentes na Política, como a necessidade de humanização e qualidade no atendimento e as especificidades do tratamento da saúde das mulheres negras e indígenas. Especificamente à mortalidade materna, o Pacto pontua que:
Mais da metade das mortes maternas e neonatais ocorrem durante a internação para o parto/nascimento. Nesses casos, a conduta adequada é tomada quando não há mais tempo hábil para que seja eficaz. Isto resulta da inexistência de leitos e/ou de um sistema de referência formalizado para o parto, que obriga mulheres a perambular em busca de vagas; do encaminhamento tardio de mulheres com intercorrências para hospitais de maior complexidade, principalmente, nas regiões Norte, Nordeste e Centro-oeste; e do despreparo de grande parte das maternidades para responder prontamente às urgências e emergências obstétricas e neonatais somado a indisponibilidade de sangue e hemoderivados no tempo oportuno (BRASIL, 2004, p. 8-9).
No documento “Perspectiva da Equidade no Pacto Nacional pela Redução da Mortalidade Materna e Neonatal: Atenção à Saúde das Mulheres Negras”, de 2005, o MS produz uma análise breve das diferenças de mortalidade das mulheres negras durante a gestação. O objetivo do documento é provocar sensibilização das profissionais de saúde diante das diferenças de acesso aos serviços pela população negra, destacando que “Humanizar é também não discriminar!” (BENEVIDES et al., 2005, p. 20). Inicialmente, o documento problematiza as particularidades fisiológicas da população negra, como a tendência a hipertensão, a diabetes e a anemia falciforme, que precisam ser observadas em todos os momentos de atendimento à saúde desse grupo populacional, especialmente entre mulheres negras gestantes nos marcos do Pacto. Maria Auxiliadôra Benevides et al. ressaltam que, para além dessas especificidades fisiológicas,
há um potencial patogênico das discriminações sobre o processo bem-estar/saúde e doença/mal-estar, e como a mulher negra está na intersecção das discriminações raciais, de gênero e de classe social, torna-se maior o risco de comprometimento de sua identidade pessoal, imagem corporal, seu autoconceito e autoestima (BENEVIDES et al., 2005, p. 12).
A PNAISM tinha sua vigência prevista até 2007. Nesse ano, a política foi relançada, com a vigência prevista até 2009. Em que pese o fato de não ter sido lançada novamente, o Plano Nacional de Políticas para as Mulheres (2013-2015) prevê, em seu Capítulo III, o fortalecimento da PNAISM como um dos objetivos específicos, metas e linhas de ação a serem adotados pelo Ministério das Mulheres, da Igualdade Racial e dos Direitos Humanos e pelos organismos de políticas para as mulheres nos estados e municípios no sentido da defesa dos direitos sexuais e reprodutivos das mulheres.
Esta breve descrição da estrutura da PNAISM e de seus pactos nos permite apontar que, no que tange ao debate em torno da assistência à saúde e atenção à mortalidade materna, havia sido desenhada uma estrutura voltada para pensar as desigualdades de acesso à assistência em saúde das mulheres com base em diferentes marcadores sociais, como os regionais, geracionais e raciais. O diagnóstico orientado por uma perspectiva interseccional previa a necessidade de reduzir a perambulação, a defesa da humanização do atendimento ao parto e nascimento como formas de solucionar o problema da mortalidade materna. Estas ações ganharão destaque a partir de 2011, no contexto da adoção do Programa Rede Cegonha, com uma mudança relevante na tônica central do programa e a perda do caráter interseccional de sua abordagem.
As demandas em torno da necessidade de reduzir a mortalidade materna, a aproximação ao fim do período de acompanhamento dos ODMs e a campanha eleitoral de 2010 são elementos importantes para considerarmos uma das mudanças mais relevantes na perspectiva de saúde das mulheres feitas no Brasil, nos anos 2010. As eleições de 2010 foram particularmente marcantes pelo debate em torno da questão do aborto e dos direitos reprodutivos das mulheres. A polêmica tem início em 1º de setembro, quando Marina Silva afirma que seus concorrentes mudaram sua posição política sobre aborto e casamento homossexual. A ofensiva se mantém durante o segundo turno, com as lideranças de igrejas cristãs exigindo votos em favor da vida e contrários ao aborto. Em dois momentos mais extremos, Dilma Rousseff assina carta em que se compromete com a defesa da vida e a esposa de José Serra, Mônica Serra, posa abraçada a uma Nossa Senhora Aparecida (Naara LUNA, 2014). A presença da pauta dos direitos sexuais e reprodutivos repete-se nas eleições de 2018, em torno do debate do “kit gay” em referência ao programa Brasil sem Homofobia, e em 2022, em torno da pauta do aborto e dos banheiros neutros. Essa reiteração aponta para a centralidade da saúde sexual e reprodutiva no contexto de avanço de grupos de extrema direita e do que a literatura tem chamado de backlash em relação aos direitos das minorias políticas. O lugar do debate das políticas de reprodução reverbera ainda o que Laura Briggs (2017) aponta para um processo de avanço da agenda neoliberal que aprofunda a privatização do cuidado com base no pânico moral e sexual provocado pelo pequeno avanço dos direitos sexuais na primeira década dos anos 2000.
Depois de eleita, a principal política de atenção à saúde das mulheres do governo Dilma Rousseff é o programa Rede Cegonha. Ele foi instituído em fevereiro de 2011 por meio do Decreto 1.459 do Ministério da Saúde, sendo caracterizado como
uma rede de cuidados que visa assegurar à mulher o direito ao planejamento reprodutivo e à atenção humanizada à gravidez, ao parto e ao puerpério, bem como à criança o direito ao nascimento seguro e ao crescimento e ao desenvolvimento saudáveis (BRASIL, 2011).
Miriam di Giovanni (2013) descreve que, a partir de 2009, há uma avaliação das políticas de saúde feita pela Organização Pan-Americana de Saúde (OPAS), que apontam para a fragmentação dos serviços de saúde tanto em termos da presença quanto da oferta de assistência e uma assistência reativa e focada na doença. A avaliação do Ministério da Saúde reverbera esse diagnóstico, acrescentando que, no caso da saúde das mulheres, a situação é agravada por ser a rede de atenção
composta predominantemente por serviços isolados, com precária organização para operar na lógica de rede de cuidados progressivos, práticas de atenção e com gestão da saúde conservadoras, pouco participativas, marcadas por intensa medicalização e por intervenções desnecessárias e potencialmente iatrogênicas. Contando ainda, com subfinanciamento, mecanismos de alocação dos recursos públicos com foco na produção de ações, baixo monitoramento e não vinculação das gestantes à maternidade de ocorrência do parto, que em geral peregrinam pelos serviços (GIOVANNI, 2013, p. 22).
Rosamaria Giatti Carneiro (2013) reitera o papel da OPAS na adoção deste programa vinculando-se as mudanças ao aumento da eficiência dos serviços de saúde por meio da criação de redes que foquem em questões cuja solução precisa ser urgente. Nesse sentido, em 2011, algumas redes foram organizadas no contexto da política nacional de saúde, entre elas destacamos, para além da Rede Cegonha: a Rede de Atenção Psicossocial, com prioridade para o Enfrentamento do Álcool, Crack e outras Drogas; e a Rede de Atenção às Doenças e Condições Crônicas, iniciando-se pelo câncer. A justificativa para a Rede Cegonha é garantir avanços na redução da mortalidade materna e infantil. A Rede Cegonha justifica-se ainda pelo alto índice de mortalidade materna no Brasil e a necessidade de que o país cumprisse os compromissos previstos nos Objetivos do Milênio e, depois, nos Objetivos de Desenvolvimento Sustentável. Expressamente, entre as considerações para o desenho do Programa Rede Cegonha, ressaltam-se os programas de defesa da vida e outras políticas já implementadas pelo MS e duas questões mais práticas: “os indicadores de mortalidade materna e infantil no Brasil ainda são elevados” e “o compromisso internacional assumido pelo Brasil de cumprimento dos Objetivos de Desenvolvimento do Milênio, em especial as metas quatro e cinco”. Fica evidente a presença da justificativa transnacional das medidas a serem adotadas pelo Programa.
Entre as bases de funcionamento do programa, destaca-se a garantia de atendimento à gestante no momento do parto e o acompanhamento sistemático dessa gestante ao longo do pré-natal, a redução da taxa de cesáreas vigente no país, visando reduzir as chances de mortalidade evitável, iniciativas previstas tanto no Pacto como na PNAISM, como analisamos anteriormente. A Portaria conta com uma matriz de indicadores a serem acompanhados e, em que pese o fato de os princípios do programa citarem a diversidade étnico-racial, entre os indicadores a serem acompanhados pela política, não há menção a variáveis de raça/cor, o que pode indicar a pequena incidência do tema no funcionamento do programa e a perda da perspectiva interseccional do Rede Cegonha.
Paralelamente a esse contexto de avanço do debate eleitoral sobre o desenho da política de saúde para as mulheres e das avaliações sobre as metas de assistência à saúde materna realizadas em âmbito nacional e intergovernamental, destaca-se a atuação de organizações voltadas para a humanização do parto e nascimento no desenho da Rede Cegonha, visando a garantir avanços na forma como o parto e nascimento são tratados no país. O movimento de humanização do parto e nascimento tem um longo histórico de atuação no país e destaca-se ao redor do mundo. Para este movimento, a Rede Cegonha representa uma chance histórica de promover boas práticas no parir e nascer no Brasil, adequando protocolos e formas de funcionamento baseados em evidências científicas que evitem não apenas a morte, mas processos de violência durante a gestação, parto e puerpério.
Em que pese a articulação e presença de organizações e lideranças do movimento de humanização pelo parto e nascimento no desenho do programa, a recepção da Rede Cegonha entre organizações de mulheres e feministas foi bastante negativa (Layla CARVALHO, 2019). Entre outras acusações, o programa foi criticado por ter sido lançado sem uma conversa mais ampla com a sociedade civil, ter sido apresentado em uma reunião da CNBB e usar a imagem da cegonha como marca, o que reduziria a centralidade das mulheres mesmo em um programa de matriz materno-infantil. Digno de nota é que o programa reverbera a agenda do movimento transnacional de humanização do parto e nascimento na concepção das casas de parto normal, na urgência da redução do número de cesáreas, no desenho da ambientação dos espaços de parturição, no reconhecimento do trabalho das enfermeiras obstetrizes, pontos que perpassam a agenda ampla dos movimentos por DSDR das mulheres.
Em que pesem as críticas e o fato de haver na PNAISM (ainda vigente como política ampla) uma preocupação com a participação da sociedade civil no desenho da política, sobretudo de grupos feministas e do movimento de mulheres negras, o Rede Cegonha não passou por mudanças significativas. As que ocorreram estavam limitadas à forma de sua condução pela Área Técnica de Saúde da Mulher e das normativas e orientações enviadas às unidades locais de saúde. Tais mudanças visavam a reduzir a ofensiva contrária ao Programa e torná-lo mais adequado às necessidades das mulheres e mais aceitável à percepção das redes de ativismo em torno da atenção à saúde das mulheres gestantes.
Assim, para o desenho do programa Rede Cegonha, a articulação transnacional interestatal em torno das causas da mortalidade materna combina-se com as acusações do alto número de cesáreas, da intervenção médica exagerada nos corpos das parturientes e da necessidade de promoção de medidas capazes de transformar a forma de parir e de nascer no Brasil e no mundo. Assim, Estado e diferentes movimentos de mulheres articulam-se em favor de uma agenda de humanização do atendimento em saúde, em particular do parto e nascimento, e redução da mortalidade materna que foi, ao menos entre 2010 e 2011, amplamente afetada pela campanha eleitoral de 2010 e o debate em torno do aborto e dos direitos das mulheres. Em que pese as diferenças da mortalidade entre mulheres brancas e negras, as desigualdades de acesso à saúde no caso da mortalidade materna não se tornam eixos estruturantes do Rede Cegonha, um dos pontos de grande crítica ao programa, que indica a ausência de uma perspectiva interseccional no entendimento dos processos de gestar e parir, no que tange às questões de raça, região e geração, ponto que precisa, então, ser mobilizado para entender a recepção da proposta da Rede entre os movimentos sociais.
O programa passou por processo de avaliação por parte do Ministério da Saúde e pesquisadores da área em 2017. Os dados apontam para uma evolução de boas práticas no atendimento de gestantes, apontando para a importância do papel de sistemas públicos de saúde, como o SUS, reduzirem as iniquidades de acesso ao atendimento por meio de investimento diferenciado - de acordo com as necessidades mais prementes - na solução de problemas de saúde. Os diagnósticos apontam para o fato de que se faz necessário, entretanto, haver maior atenção às dinâmicas raciais nos processos de acesso à saúde. Maria Teresa Alves et al. (2021) apontam que há menor intervenção médica no atendimento ao parto de mulheres pretas, o que pode indicar não o uso de boas práticas, mas a opção de não oferta de atendimento, o que reitera as dificuldades e iniquidade de acesso ao serviço de saúde, ponto que foi desconsiderado no desenho do Rede Cegonha ao se abandonar a análise interseccional dos marcadores de acesso a saúde e doença e foi duramente criticado por ativistas negras de saúde.
A aprovação da PEC do Teto de Gastos e o processo de desfinanciamento das políticas de saúde no Brasil têm efeito sobre o funcionamento do programa, que se manteve como a principal iniciativa de atenção à saúde das mulheres, o que aponta para uma cristalização do entendimento do Ministério da Saúde quanto ao atendimento da saúde às mulheres: ênfase no ciclo gravídico-puerperal e a ausência de ênfase em temas variados como o atendimento das mulheres vivendo com HIV-Aids, no climatério, em situação de violência, com diagnósticos de cânceres, idosas.
Em 2022, no contexto de um governo conservador e que assinou, em 2020, o Consenso de Genebra,5 há aprofundamento da iniciativa do Programa Rede Cegonha por meio da Rede de Acolhimento Materno-Infantil (Rami).
A Rami é desenvolvida de acordo com critérios epidemiológicos, taxa de mortalidade infantil, razão de mortalidade materna e densidade populacional. (...) Tanto a Rami como a Rede Cegonha atendem ao compromisso assumido pelo Brasil e mais 192 países na redução das mortalidades materna e infantil, proposto pela Agenda Global 2030 das Nações Unidas para o Desenvolvimento (Pnud) (BRASIL, 2022b).
A RAMI (BRASIL, 2022a) tem entre seus princípios e diretrizes “a garantia ao planejamento familiar e sexualidade responsável”. A inclusão da noção de responsabilidade que não estava presente nas políticas desenhadas para as mulheres desde o PAISM deixa transparecer a avaliação de que haveria, em contraponto a uma sexualidade responsável, uma sexualidade irresponsável com que a RAMI e o planejamento familiar (que fora substituído pela noção de planejamento reprodutivo na PNAISM) devem lidar. O lançamento da RAMI junto com a campanha Cuida Mais Brasil visa implicar estados e municípios a levar adiante as iniciativas, tal como no modelo de rede preconizado pela Rede Cegonha, que reitera a relevância do compromisso com as metas de desenvolvimento da ONU e o diagnóstico de falta de estrutura das redes feita pela OPAS. Em que pese o cenário de descolamento da perspectiva dos direitos sexuais e reprodutivos, a RAMI ainda pauta-se em documentos produzidos transnacionalmente para justificar em parte sua relevância e moldar seus eixos de atuação.
Zika vírus: a epidemia que encontra o esvaziamento da atenção aos direitos sexuais e reprodutivos das mulheres
No cenário de um esvaziamento das políticas de saúde para as mulheres para além do ciclo gravídico-puerperal, a epidemia do vírus Zika se coloca como mais um elemento para se pensar os enquadramentos transnacionais das políticas de saúde. Em que pese o fato de que a atenção às famílias afetadas pelo vírus Zika ter sido limitada, parte da mobilização que tornou algumas iniciativas possíveis está vinculada ao fato de que a epidemia teve uma importância transnacional ampla até 2016, o que permitiu a existência de iniciativas variadas, ainda que insuficientes por parte do governo brasileiro.
O transnacionalismo em torno do vírus Zika tem duas dimensões. Por um lado, o enquadramento dado pela OMS, com a ênfase no controle da epidemia. Por outro lado, a base de organização de redes dos movimentos de mulheres e feministas, financiadores externos e organismos intergovernamentais para debater direitos sexuais e reprodutivos e, mais recentemente, justiça reprodutiva. Paralela à mobilização transnacional organiza-se uma mobilização local, promovida por mulheres e famílias de crianças nascidas com a síndrome congênita do Zika e que tem como temas o acesso às políticas públicas e a necessidade de maior atenção às crianças nascidas com a síndrome e aponta para um fenômeno relevante com contornos transnacionais, que é o acelerado processo de privatização do cuidado.
Em 1o de fevereiro de 2016, Dra. Margaret Chan, diretora geral da Organização Mundial da Saúde (OMS), decretou a epidemia do vírus Zika como uma ESPII. Para fazê-lo, ela reuniu um Comitê internacional, formado por 18 especialistas em epidemiologia, para aconselhá-la sobre as medidas a serem tomadas, após o Brasil ter informado à OMS a situação dos casos de microcefalia relatados pelo estado de Pernambuco, em outubro de 2015. Na Declaração da emergência, Dra. Chan afirmou a necessidade de que esforços coordenados fossem realizados pelos países, com vistas a desenvolver ações de combate ao vírus e aos mosquitos.
Uma resposta internacional coordenada é necessária para melhorar a vigilância, a detecção de infecções, malformações congênitas e complicações neurológicas, para intensificar o controle de populações de mosquitos, e para acelerar o desenvolvimento de testes de diagnóstico e vacinas para proteger as pessoas em risco, especialmente durante a gravidez (Declaração de Margaret Chan, 2016).6
A estratégia de resposta da OMS é dividida em três eixos principais: vigilância, resposta e pesquisa. O eixo de vigilância diz respeito à produção de dados sobre as pessoas infectadas pelo vírus, as más-formações congênitas e o desenvolvimento de síndromes neurológicas. O de pesquisa visa a investigar casos de microcefalia ou de má-formação e promover o desenvolvimento de vacinas e tratamentos para a doença. O eixo de resposta é que possui um espectro mais amplo de ações, que prevê desde o controle do mosquito à mobilização comunitária, passando pela garantia dos direitos das mulheres grávidas. Entre os atores implicados na resposta à ESPII, a OMS contava com os Estados nacionais e com organismos internacionais, entre eles, o Fundo das Nações Unidas para as Populações (UNFPA).
O UNFPA em coordenação com diferentes organizações que atuavam nos territórios afetados, sobretudo as organizações feministas apoiadas por organizações internacionais, voltadas para o debate em torno dos direitos sexuais e reprodutivos, atuou em diferentes campanhas voltadas para o debate em torno da transmissão sexual do vírus (Deisy VENTURA et al., 2021). O UNFPA e as organizações atuaram em “salas de situação” com os governos estaduais e o federal. As salas voltavam-se a ser um espaço de construção coletiva de diagnósticos e possíveis respostas às populações afetadas pela epidemia.
Em linhas gerais, a resposta do governo brasileiro se faz dentro das linhas previstas pela OMS, destacando-se a ênfase no combate ao mosquito e ao desenho de atenção preferencial das crianças com a síndrome congênita do vírus Zika em políticas já existentes e insuficientes para atender à demanda prévia à epidemia. As estratégias de atenção rápida e as diretrizes de estimulação precoce são as principais respostas no sentido de atendimento em saúde para as crianças com a SCZ. Essas estratégias apontam limites evidentes quando a perspectiva do atendimento em saúde das mulheres é inserida. As iniciativas fazem pouca ou nenhuma menção à situação das pessoas responsáveis pelo cuidado. A literatura aponta as dificuldades derivadas do desvelo necessário e a falta de assistência em saúde para as mães, tias e avós que exercem o cuidado, o que evidencia as limitações da decisão de concentrar a atenção nas políticas de saúde ao período materno-infantil. Como resposta à insuficiência das políticas disponíveis para o atendimento das crianças, mas de apoio a suas próprias necessidades, formam-se grupos de apoio de mães.
Os grupos são espaços de troca de informações e apoio. Em Recife, ao menos duas organizações desenvolvem ações em relação à microcefalia e à síndrome congênita do Zika: Aliança de Mães de Famílias Raras (AMAR) e União de Mães de Anjos (UMA). Nessas organizações, criadas para cuidar das cuidadoras e também dar-lhes acesso apoio econômico, as mulheres podem
trocar informações, conversar com uma psicóloga e uma advogada. Há também a ideia de a filha ser incluída, de estar aqui com outras pessoas como ela, com a mesma dor, a mesma alegria [...] Mas, muitas vezes, elas vêm aqui muito deprimidas, com dores enormes. Eu digo que não é a dor de ter uma criança com deficiência, porque esta dor, como uma mãe, você supera. É a dor que vem da falta de inclusão, da falta de assistência. Você sabe a sensação de não poder ir mais longe? (Pollyana Dias, entrevista concedida para a autora em 16 de novembro de 2016).
AMAR e UMA têm um modus operandi muito semelhante. Ambas reúnem mulheres mães de crianças com deficiências. A AMAR foi criada em 2013, por Pollyana Dias, e tem famílias com diferentes doenças raras. Após a eclosão da epidemia do vírus Zika, a organização recebeu o que chamam de nova geração de mães, mais de cem mulheres que vão para trocar suas necessidades e receber algum conforto para as experiências de outras famílias. Por sua vez, a UMA foi criada em 2015, por duas mães com bebês nascidos com microcefalia. Na página do Facebook da UMA, é possível encontrar semelhanças e diferenças entre as ações realizadas pela AMAR:
Quando [as fundadoras da UMA] se encontraram, eles se identificaram e encontraram em si a força para sair da solidão de viver uma situação desconhecida. Eles então decidiram iniciar um grupo WhatsApp com oito mães. Dois meses, terapia, consultas médicas e convites mais tarde tiveram aproximadamente 200 mães no grupo. Pouco tempo depois, a UMA foi formalizada como uma associação e hoje apoia mais de 300 mães e famílias em todo o estado de Pernambuco, tendo como objetivo principal construir uma política de tratamento qualificado para estes bebês, negligenciados, vítimas de Zika (União de Mães de Anjos, página do Facebook).7
Entre os desafios vividos por mulheres responsáveis por crianças com a SCZ, citamos, entre outras, a dificuldade de acesso ao planejamento reprodutivo, representada por um grande número de gestações não planejadas; as dificuldades no acesso ao acompanhamento pré-natal e a diagnósticos prévios da contaminação pelo Zika que prevejam a síndrome no feto, durante a gestação; a falta de respostas e acesso a resultados dos exames realizados, o que aponta para as falhas de assistência ao ciclo gravídico-puerperal e os limites a uma abordagem de humanização que desconsidera os determinantes sociais de saúde e doença de maneira sistemática e não trata a saúde das mulheres de maneira integral, no pós-parto.
No que tange ao desenho de políticas de saúde para as mulheres, destaca-se a ênfase dos documentos do Ministério da Saúde para o controle do vetor, a atenção ao planejamento reprodutivo e a criação de protocolos para o atendimento de gestantes com exantemas que podem indicar contaminação pelo Zika. Os documentos do Ministério da Saúde indicam a importância da oferta de métodos contraceptivos e de orientações a casais que desejem engravidar para que possam reduzir os riscos de contaminação pelo vírus Zika e os desdobramentos na saúde da criança gestada. O governo brasileiro, diferentemente de outros governos da região,8 não defendeu publicamente o adiamento das gestações, mas indicou a reflexão sobre o momento propício à gestação e os cuidados com a gestante. Nos documentos do Rede Cegonha, não há dados específicos do cuidado com mulheres cuja gestação tenha suspeita ou confirmação da contaminação pelo vírus. A gestação nesses casos é classificada como de baixo risco, não havendo necessidade específica de acompanhamento pré-natal para além da pesquisa de sorologia e acompanhamento da medida cefálica ao longo dos exames de ultrassom e no momento do nascimento. No que tange ao parto e nascimento, o Protocolo preconiza: “a atenção ao parto e nascimento não deve ser modificada exclusivamente em razão da suspeita ou confirmação de infecção pelo vírus Zika ou de microcefalia” (BRASIL, 2016, p. 18), garantindo-se, então, a presença de acompanhante, a deambulação, a realização do parto por qualquer via (com preferência pela via vaginal, dada as menores implicações de saúde para a criança e à mulher). Após o nascimento, também são mantidas as orientações do contato pele a pele, a amamentação e o acolhimento à mulher e à criança. A mudança do protocolo de atendimento refere-se à criança nascida com a SCZ e os exames que precisam ser realizados a partir da 12ª hora de vida. Antes disso e em relação à gestante e puérpera, não há mudanças no protocolo de atendimento previstas.
Desde o fim da ESPII, em 2017, há poucas alterações no que diz respeito ao avanço das políticas públicas voltadas para as mulheres afetadas pela epidemia (BRASIL, 2019). Em 2020, por meio da Lei 13.985 (BRASIL, 2020), o Governo Federal institui uma pensão específica para crianças com SCZ nascidas entre 2015 e 2019. Além disso, a evolução das respostas municipais e estaduais na consolidação dos serviços de estimulação e atendimento das crianças reitera padrões do início da epidemia com a necessidade de peregrinação em busca dos serviços, o que provoca a necessidade de que as famílias morem nas capitais para acessarem os serviços; a dificuldade de acesso a atendimento especializado e a demora na realização de procedimento e consultas para as crianças. As mulheres que exercem o cuidado não são consideradas e apresentam sofrimento psíquico e dificuldades de cuidar de doenças que venham apresentar. Ao se considerar as dificuldades de acesso à saúde por parte dessas cuidadoras, reitera-se o diagnóstico da OPAS quanto ao acesso aos serviços de saúde na região e a necessidade de adoção de políticas específicas e orientadas para a prevenção de doenças, para o planejamento reprodutivo e atentas às necessidades integrais da saúde das mulheres, algo que redes e programas voltados para a atenção da saúde materno-infantil não conseguem fazer.
Considerações finais
O transnacionalismo é fenômeno fundamental para entender por completo o processo de desenho das políticas de saúde para as mulheres nos últimos anos. A multiplicidade de atores reclamando a validade transnacional de suas pautas para a elaboração de políticas públicas demonstra que tão importante quanto os consensos internacionais a que se submetem os Estados nacionais são os atores políticos que são reconhecidos como os mobilizadores desses consensos em nível local. Ao longo dos anos 2000, o debate sobre redução da mortalidade materna mudou de uma abordagem de saúde integral, com ênfase na mortalidade de mulheres negras presente no Pacto pela Redução da Mortalidade Materna (2004), o que indicava uma perspectiva interseccional dos indicadores sociais de saúde e doença, para uma abordagem de humanização do parto e nascimento, baseada em larga medida no paradigma de saúde materno-infantil em que se destaca o Programa Rede Cegonha. No caso da epidemia do vírus Zika, ainda prevalece a ênfase no combate ao mosquito, com baixa atuação da área técnica de saúde da mulher, ainda focada no paradigma de saúde materno-infantil, com pouca atenção para os efeitos da epidemia nos direitos reprodutivos das mulheres, mantendo-se as indicações de funcionamento do Programa Rede Cegonha.
A prevalência das articulações transnacionais em detrimento da consideração de fatores interseccionais que afetam o processo de adoecimento e saúde das mulheres provoca respostas que produzem efeitos limitados no avanço de uma perspectiva integral da saúde das mulheres. A adoção de um paradigma de saúde materno-infantil prejudica de maneira desproporcional mulheres negras, pobres, das regiões Norte e Nordeste, que seguem afetadas por altas taxas de mortalidade materna. São recorrentemente alvos de violência no momento da gestação, parto e puerpério e estão mais expostas a riscos como epidemia do vírus Zika, na medida em que ações de saúde desconsideram desigualdades que estruturam o acesso a políticas públicas de saúde, saneamento público, trabalho e renda, entre outras.
Desde 2018, a perspectiva transnacional das políticas públicas tem sido desafiada por um governo federal que desconfia de instituições interestatais multilaterais e tem aderido a protocolos ou redes que desafiam uma concepção mais ampla dos direitos sexuais e reprodutivos e dos direitos humanos das mulheres. Nesse sentido, nossa análise da perspectiva transacional e interseccional das políticas desenhadas a partir de 2011 permite-nos apontar para um aprofundamento do paradigma de saúde materno-infantil em contraponto à atenção integral de saúde das mulheres. Falta, no entanto, um mapeamento mais sistemático das articulações transnacionais do governo federal entre 2018 e 2022. Nesse sentido, uma importante agenda de pesquisa é avançar na análise das mudanças de postura do governo brasileiro nos espaços de articulação transnacional relacionada à agenda de direitos humanos das mulheres. Outra agenda relevante que precisa ser desenvolvida relaciona-se ao financiamento que cada um dos programas e ações das políticas de saúde para as mulheres, contrapondo o financiamento do Rede Cegonha aos recursos recebidos pela PNAISM e outras iniciativas específicas voltadas para a saúde das mulheres.