INTRODUÇÃO
O processo de envelhecimento da população mundial é apontado como uma das maiores conquistas da humanidade, mas também como um dos maiores desafios a serem enfrentados pela sociedade1. Essa característica etária traz consigo o aumento das doenças crônicas não transmissíveis, que causam por volta de 72% das mortes atualmente no Brasil, fato que representa um desafio para os gestores na área da saúde2,3.
Contudo, o aumento da expectativa de vida não vem acompanhado de melhora na qualidade da existência ou no processo das enfermidades4. Tendo em vista esse retrato complexo da realidade atual, os cuidados paliativos (CP) se enquadram como um modelo promissor de auxílio aos pacientes que vem ganhando espaço no Brasil na última década5.
O verbo paliar tem como significado o ato abrangente de proteger. Derivado do latim pallium, remete ao manto dos cavaleiros da Idade Média, usado para protegê-los das intempéries pelas jornadas que percorriam, cuja filosofia de hospitalidade era caracterizada pela proteção e objetivava alívio para o sofrimento humano6. Essa abordagem teve como pioneira a inglesa Cicely Saunders, que dedicou a vida ao alívio do sofrimento humano. A criação do St. Christophers Hospice, em Londres, em 1967, marcou essa trajetória como o primeiro serviço a oferecer cuidado integral ao paciente, reconhecido até a atualidade como referência nessa área6,7.
CP podem ser compreendidos como uma forma de assistência interdisciplinar à saúde que visa garantir o cuidado integral ao ser humano. Essa abordagem objetiva melhorar a qualidade de vida das pessoas que convivem com enfermidades severas que ameaçam a vida, bem como de seus familiares, por meio da prevenção e do alívio da dor e de outros sintomas físicos, e do sofrimento psíquico e espiritual, fornecendo suporte aos pacientes concomitantemente a outros tratamentos clínicos, não sendo, portanto, substituto do tratamento curativo, mas, sim, um aliado8,9.
No Brasil, esse movimento está em franco desenvolvimento. Em 2009, o Conselho Federal de Medicina incluiu, em seu novo Código de Ética Médica, os CP como princípio fundamental para a prática médica, sendo que em 2011 a Medicina Paliativa passou a ser reconhecida como área de atuação médica10,11.
No ano de 2015, a The Economist publicou um relatório que classificou os países segundo um índice de qualidade de morte, contando com diversas variáveis relacionadas à assistência em CP e o processo do morrer, sendo que o Brasil ocupou a 42ª posição (de um total de 80 países)12. Outro obstáculo a ser vencido é a disponibilidade de drogas para o tratamento da dor, um tópico básico para melhorar a qualidade de vida dos doentes, que é inadequada na maior parte do mundo9.
A busca incessante pela cura das doenças e o aprimoramento dos procedimentos tecnológicos na área da saúde culminaram com um sentimento de negação da morte, ignorando as ações que visam a uma terminalidade de vida digna. Nessa perspectiva, a finitude da vida é vista como uma derrota pelos profissionais da saúde e não como um processo fisiológico e natural13. Durante a graduação, os acadêmicos da área da saúde recebem, majoritariamente, uma capacitação focada na vida, sendo a morte tratada com censura14. Recomenda-se integrar as competências básicas de CP a cada ano do currículo da graduação de Medicina, porém cuidando da sobrecarga curricular enfrentada pelos estudantes15.
Desse modo, observa-se a grande relevância do estudo desse tema para o campo da saúde. Entretanto, parte dos profissionais da área não está adequadamente preparada e segura para enfrentar situações que utilizem essa abordagem em seu futuro, sentindo-se impotentes e se distanciando do lado humano que dá sentido à profissão. Com base nesse cenário e no fato de haver poucos estudos voltados a essa temática na região, o presente estudo avaliou o conhecimento sobre CP dos estudantes do internato médico da Universidade do Sul de Santa Catarina. Para isso, verificou-se a percepção do acadêmico sobre o aprendizado em CP, sobre o processo de morte e o morrer, e avaliou-se o conhecimento acerca do tratamento da dor.
MÉTODOS
O presente estudo apresentou delineamento transversal. A amostra total foi de 190 acadêmicos do internato médico do curso de Medicina da Universidade do Sul de Santa Catarina (CM-Unisul), com sede no município de Tubarão, devidamente matriculados, que se dispuseram a participar da pesquisa e que estiveram presentes no momento da aplicação dos questionários. Dos 190 acadêmicos, dois foram excluídos do estudo por não estarem presentes em nenhum dos momentos da coleta de dados, sendo realizadas três tentativas de contato, perfazendo 188 participantes.
Foram escolhidos os alunos do quinto e sexto ano, visto que estes tiveram a temática pertinente na disciplina de Sistema Hematopoiético e Bases da Oncologia durante o sétimo semestre, bem como entraram em contato com pacientes internados em âmbito hospitalar, muitos dos quais em tratamento paliativo, podendo colocar em prática o conhecimento adquirido.
A coleta de dados foi realizada entre março e junho de 2018. Os pesquisadores contaram com a concordância do professor em cada sala de aula e realizaram uma breve apresentação da pesquisa aos estudantes. Foi garantido ao participante retirar seu consentimento em qualquer etapa da pesquisa se assim desejasse, lembrando-o da confidencialidade das informações e da manutenção do sigilo. Após essa etapa, foi fornecido o Termo de Consentimento Livre e Esclarecido para assinatura.
Na coleta de dados foi usado um questionário autoaplicável, confeccionado pelos autores com base em questões oriundas dos instrumentos de Oliveira16, Frizzo et al.17, Pinheiro18, Nakazawa et al.19 e Gasperin20, perfazendo 39 questões, agrupadas em 12 questões sociodemográficas e 27 questões objetivas sobre cuidados paliativos.
Os dados coletados foram inseridos no programa Epi Info, versão 3.5.4 e posteriormente exportados para o software SPSS 20.0 para a análise de dados. As variáveis quantitativas foram descritas por meio de medidas de tendência central e dispersão dos dados. As variáveis qualitativas foram descritas por meio de frequência absoluta e percentual. As diferenças nas proporções foram calculadas por meio do teste de qui-quadrado (X2), exato de Fisher ou razão de verossimilhança, e as diferenças de médias pelo teste Anova e teste de Tukey para comparações múltiplas, conforme adequação dos dados. O nível de significância estatística adotado foi de 5% (valor de p < 0,05).
Este estudo foi aprovado pelo Comitê de Ética em Pesquisa com Seres Humanos (CEP) da Unisul, sob o Protocolo no 2.538.702, em 12 de março de 2018.
RESULTADOS
De um universo de 190 matriculados no internato médico, participaram do estudo 188 (98%) acadêmicos. A média de idade dos participantes foi de 24,97 (DP ± 3,51), variando de 21 a 50 anos de idade. As características sociodemográficas dos participantes do estudo estão apresentadas na Tabela 1.
TABELA 1 Características sociodemográficas dos acadêmicos do CM-Unisul, 2018
| Dados sociodemográficos | n (%) | |
|---|---|---|
| Sexo | ||
| Masculino | 81 (43,1) | |
| Feminino | 107 (56,9) | |
| Faixa etária | ||
| 21 - 25 anos | 134 (71,3) | |
| 26 - 30 anos | 42 (22,4) | |
| 31 - 35 anos | 8 (4,2) | |
| 36 - 40 anos | 3 (1,6) | |
| > 40 anos | 1 (0,5) | |
| Semestre que está cursando | ||
| 9º | 49 (26,1) | |
| 10º | 51 (27,1) | |
| 11º | 43 (22,9) | |
| 12º | 45 (23,9) | |
| Possui religião/crença | ||
| Não | 41 (21,8) | |
| Sim | 147 (78,2) | |
| Se sim, qual religião | ||
| Católico | 98 (66,7) | |
| Espírita | 15 (10,2) | |
| Evangélico | 6 (4,1) | |
| Outro | 28 (19) | |
Dados da pesquisa.
Quanto à percepção dos acadêmicos sobre o processo de morte, 86,2% afirmaram já ter vivenciado em familiares ou em pessoas com quem mantinham vínculo afetivo. Quando questionados a respeito da decisão de escolha do local adequado para o falecimento, 72,9% dos participantes afirmaram que a decisão deveria caber ao paciente, juntamente com sua família e seu médico, conforme demonstrado na Tabela 2.
TABELA 2 Percepção sobre o processo de morte e decisões no final da vida em acadêmicos do CM-Unisul, 2018
| Percepção sobre a morte e decisões no final da vida | n (%) |
|---|---|
| Já vivenciou o processo de morte em familiares ou pessoas próximas? | |
| Sim | 162 (86,2) |
| Não | 26 (13,8) |
| Você considera importante um paciente oncológico em estado terminal morrer em casa junto com a sua família? | |
| Sim, no lugar em que sempre viveu | 50 (26,6) |
| Não, pois estaria sem assistência médica | 1 (0,5) |
| Acredito que o paciente deve decidir juntamente com a família e seu médico | 137 (72,9) |
| Como médico de um paciente oncológico terminal, quem você gostaria que escolhesse a forma de tratamento desse paciente? | |
| Médico | 2 (1,1) |
| Paciente | 11 (5,9) |
| Familiar | 0 (0,0) |
| Paciente e familiar | 4 (2,1) |
| Paciente e médico | 39 (20,7) |
| Paciente, familiar e médico | 132 (70,2) |
| Caso você fosse o paciente oncológico terminal, quem você gostaria que escolhesse a sua forma de tratamento? | |
| Médico | 6 (3,2) |
| Paciente | 16 (8,5) |
| Familiar | 0 (0,0) |
| Paciente e familiar | 1 (0,5) |
| Paciente e médico | 58 (30,9) |
| Paciente, familiar e médico | 107 (56,9) |
Dados da pesquisa.
Quando interrogados a respeito de quem deveria decidir sobre o tratamento de um paciente oncológico terminal, no exercício da profissão médica, 70,2% dos entrevistados optaram por partilhar a decisão entre paciente, familiar e médico, conforme a Tabela 2. De acordo com os semestres em estudo, 69,4% dos acadêmicos do nono semestre, 70,6% dos acadêmicos do décimo semestre, 67,4% dos acadêmicos do décimo primeiro semestre e 73,3% dos acadêmicos do décimo segundo semestre optaram por essa associação, porém não houve significância estatística.
Quando questionados, na posição de pacientes oncológicos terminais, sobre quem gostariam que escolhesse a forma de tratamento, 3,2% (6) dos entrevistados responderam que prefeririam que a decisão fosse tomada exclusivamente pelo médico (Tabela 2); dentre estes, 83,3% (5) eram do sexo masculino e 16,7% (1) eram do sexo feminino (valor de p = 0,04). Deram a mesma resposta em relação à escolha do tratamento do paciente oncológico terminal, estando na posição de paciente ou de profissional médico, 82% dos entrevistados.
Entre os entrevistados, 50,5% relataram despreparo para lidar com o processo de morte de um paciente e depois com a fase de luto dos familiares (Tabela 3), sendo que 10 (5,3%) associam a morte com derrota, perda e frustração. Verificou-se que 85 (45,2%) entrevistados acreditaram estar despreparados para lidar com o processo de morte e luto, porém não associaram a morte a sentimentos de derrota, perda e frustração. Deste percentual, observou-se que 59 (69,4%) eram do sexo feminino (valor de p = 0,005). Constatou-se que 93 (49,5%) participantes do estudo declararam estar preparados para enfrentar o processo de morte e luto, e acreditar que a morte é um processo natural; destes, 51 (54,8%) eram do sexo masculino (valor de p = 0,005).
TABELA 3 Vivências do processo de morte e luto pelos acadêmicos do internato médico do CM-Unisul, 2018
| Vivências sobre morte e luto | n (%) |
|---|---|
| Já vivenciou o processo de morte em familiares ou pessoas próximas? | |
| Sim | 162 (86,2) |
| Não | 26 (13,8) |
| Você se considera preparado para lidar com a morte de um paciente e posteriormente com a fase de luto dos familiares? | |
| Sim. Encaro a morte como um processo natural da vida | 93 (49,5) |
| Não. Associo a morte com derrota, perda e frustração | 10 (5,3) |
| Não, mas não associo a morte com derrota, perda e frustração | 85 (45,2) |
Dados da pesquisa.
Quando interrogados sobre o significado de CP, 150 (79,8%) acadêmicos afirmaram ter conhecimento do assunto, enquanto 38 (20,2%) afirmaram já ter ouvido falar desta expressão, porém consideraram não ter conhecimento sobre o tema. O conhecimento sobre o significado de CP de acordo com os semestres em estudo está evidenciado no Gráfico 1, porém não se observou significância estatística na variação entre os semestres em estudo.
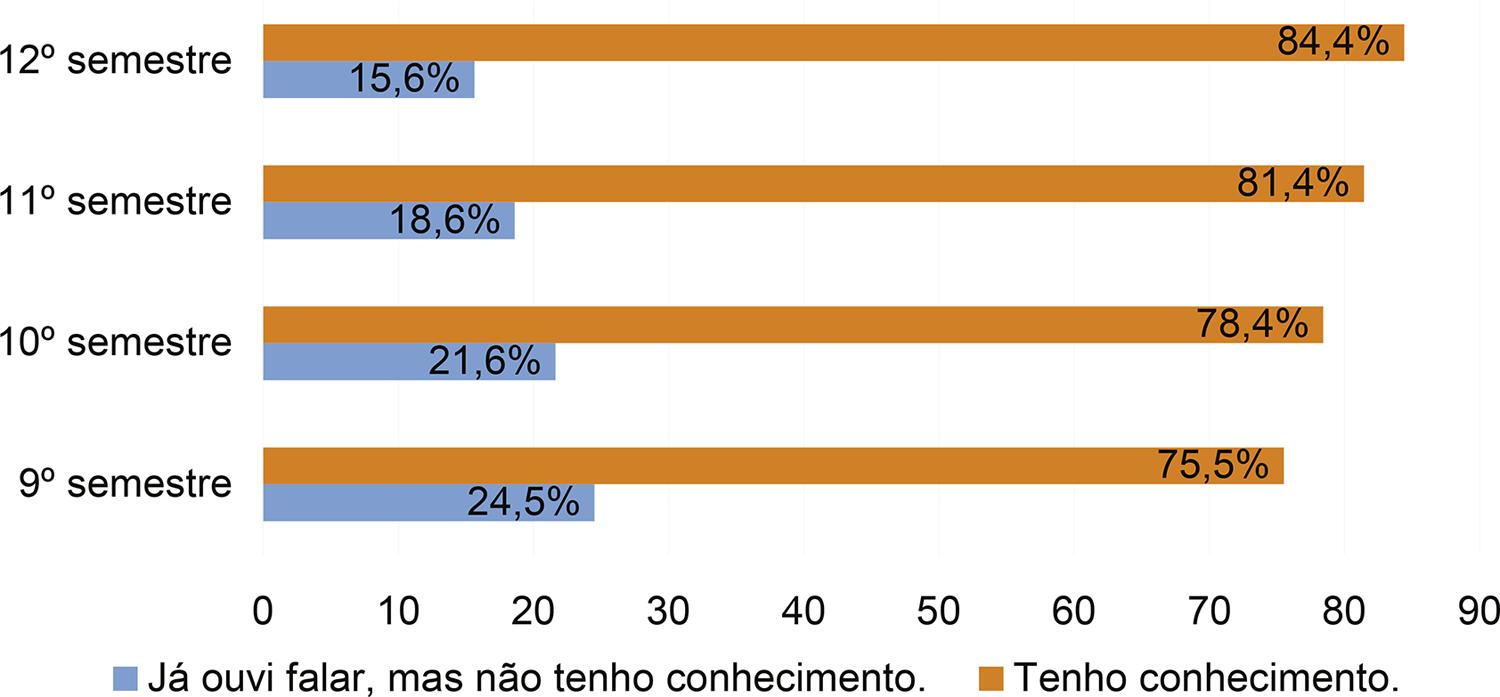
GRÁFICO 1 Relação do nível de conhecimento de cuidados paliativos com os semestres do internato do CM-Unisul, 2018Dados da pesquisa.
Negaram ter recebido, durante a graduação, informações necessárias para controlar sintomas comuns (como dispneia, vômitos e obstipação) nos pacientes em CP 124 (66%) participantes. Quando questionados sobre ter adquirido, na graduação, informações necessárias para realizar o cuidado de pacientes em situação terminal, 158 (84%) acadêmicos responderam que não adquiriram conhecimento a respeito do assunto, conforme demonstrado no Gráfico 2.
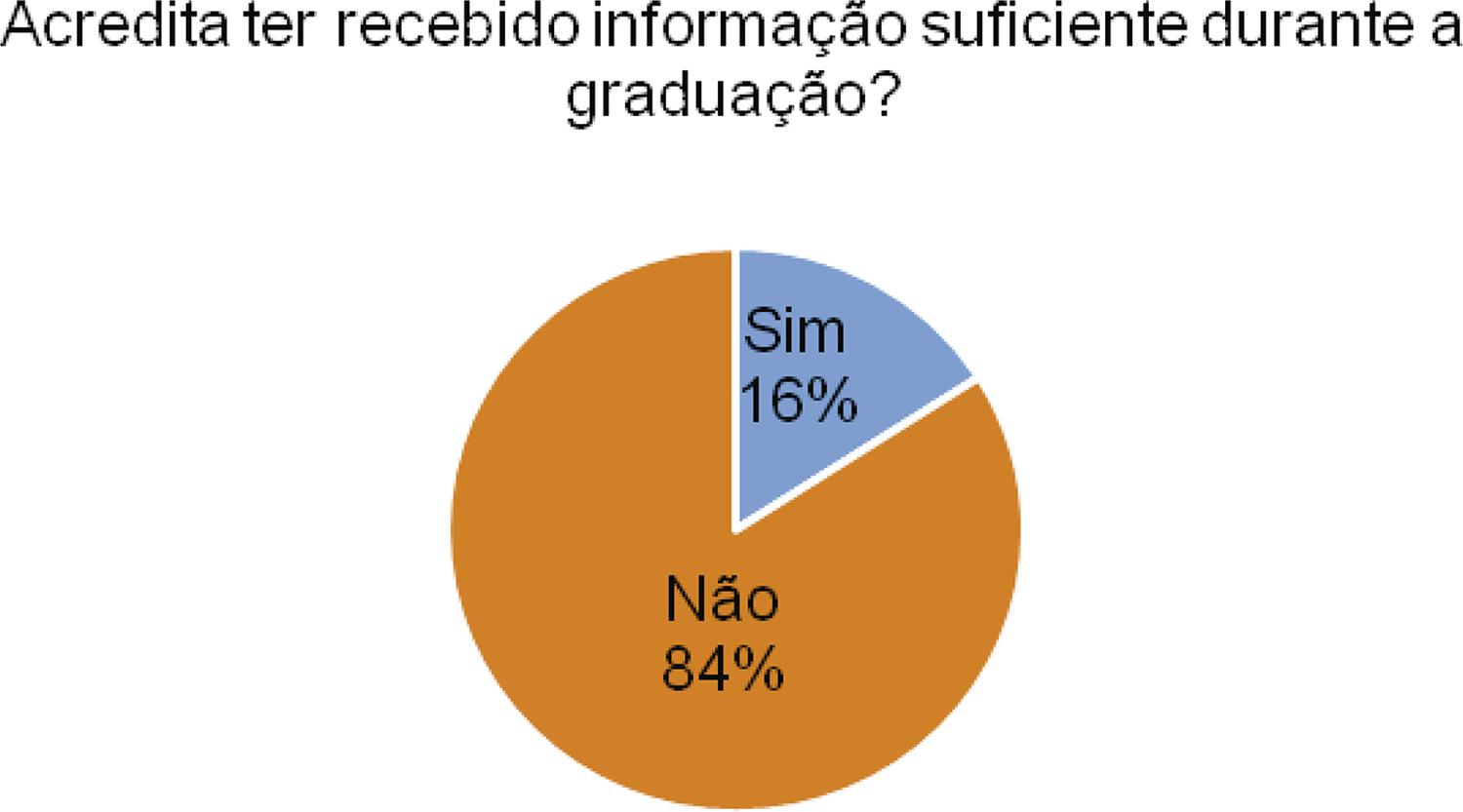
GRÁFICO 2 Conhecimento dos acadêmicos do CM-Unisul, sobre o cuidado de pacientes em situação terminal, 2018Dados da pesquisa.
Quando questionados sobre ter aprendido, na graduação, habilidades de comunicação e atitude médica para informar más notícias aos pacientes e a seus familiares, 151 (80,3%) acadêmicos responderam que não adquiriram tais competências. Entre estes, 95 (62,9%) eram do sexo feminino, e 56 (37,1%) eram do sexo masculino (valor de p < 0,001).
Com o intuito de mensurar o conhecimento do acadêmico acerca da utilização de escalas para mensuração da dor oncológica, da farmacologia do tratamento da dor e dos efeitos adversos das drogas utilizadas no contexto de CP, foram aplicadas 11 questões sobre o tema. Em cada uma delas, considerou-se somente uma opção como correta. A média total de acertos foi de 8,69 (DP ± 1,64), variando de 3 a 11.
Observou-se diferença entre as médias de acertos de acordo com os semestres em estudo, conforme demonstrado na Tabela 4. O décimo semestre obteve a maior média de acertos. Na comparação entre os semestres, foram observadas disparidades entre o décimo e o nono semestre (p = 0,04), e entre o décimo e o décimo segundo semestre (p = 0,045), sendo ambas estatisticamente significativas.
TABELA 4 Média de acertos nas questões sobre cuidados paliativos de acordo com os semestres do internato do CM-Unisul, 2018
| Semestre | Média de acertos | Desvio padrão |
|---|---|---|
| 9º | 8,24 | 1,931 |
| 10º | 9,35 | 1,214 |
| 11º | 8,65 | 1,717 |
| 12º | 8,49 | 1,487 |
Valor de p = 0,005.
Dados da pesquisa.
Dos 188 entrevistados, 66,5% afirmaram ter recebido, durante a graduação, informação suficiente para realizar o manejo dos pacientes com dor. Afirmaram ter tido contato com a escala da dor da OMS para mensurar o nível de dor dos pacientes 184 (97,9%) entrevistados. Entre os que responderam afirmativamente, 173 (94%) utilizariam a escala sempre ou frequentemente e 134 (72,8%) consideraram a escala uma ferramenta de fácil aplicação. Quanto à escada analgésica da OMS para realizar o manejo de tratamento da dor, 89,9% dos entrevistados afirmaram ter conhecimento sobre o assunto.
Os acadêmicos que afirmaram conhecer a escada analgésica da OMS responderam a um caso clínico para avaliar a aplicação desse conhecimento, resultando em 82,2% de respostas corretas, conforme demonstrado na Tabela 5.
TABELA 5 Conhecimento e aplicação em caso clínico da escala da dor e da escada analgésica da OMS por acadêmicos do internato do CM-Unisul, 2018
| Questão | n (%) |
|---|---|
| Você conhece a escada analgésica da OMS para o manejo da dor? | |
| Não | 19 (10,1) |
| Sim | 169 (89,9) |
| Caso tenha respondido sim na questão anterior: Paciente apresentando dor oncológica leve segundo a escada da OMS para dor oncológica, sem tratamento prévio. Qual seria a melhor opção de tratamento de acordo com a escada analgésica da OMS? | |
| Opioides fracos (codeína/tramadol) + drogas adjuvantes | 24 (14,2) |
| Analgésicos não opiáceos (aines/analgésicos simples) + drogas adjuvantes | 139 (82,2) |
| Opioides fortes (morfina, metadona, fentanil) + drogas adjuvantes | 4 (2,4) |
| Não soube opinar | 2 (1,2) |
Aines: anti-inflamatórios não esteróides.
Dados da pesquisa.
Ao serem interrogados quanto ao conhecimento sobre a escala de performance status (índice de desempenho físico), 22,9% dos acadêmicos relataram nunca ter ouvido falar sobre o assunto. Observou-se que 54,3% dos entrevistados responderam já ter ouvido falar sobre o assunto, porém consideraram não ter conhecimento científico sobre o tema. Relataram ter conhecimento sobre essa escala 22,9% dos participantes.
Consideraram importante a incorporação de conteúdos sobre CP no currículo de Medicina 181 (96,3%) participantes do estudo. Dos acadêmicos que afirmaram ter conhecimento a respeito do significado de CP, 96% consideraram a incorporação importante. Quando interrogados se gostariam de atuar numa equipe de CP, 68,1% responderam que não tinham interesse.
DISCUSSÃO
Encontrou-se no presente estudo um predomínio do sexo feminino, corroborando estudos realizados em escolas médicas brasileiras, nas quais há um processo de aumento marcante do sexo feminino. Também se observa a inserção das mulheres em carreiras antes predominantemente masculinas21,22.
Colocando-se o acadêmico na posição de um paciente oncológico terminal, observou-se predomínio do sexo masculino na decisão de escolha do tratamento tomada somente pelo médico. Esse comportamento corrobora um estudo realizado com pacientes oncológicos na cidade de São Paulo, no qual o gênero pareceu ser um fator importante na capacidade de enfrentamento da doença. Gianini23 apresenta que o enfrentamento do estresse varia em cada situação de forma individual, porém as mulheres tendem a usar estilos de enfrentamento mais focados na emoção, com preferência pelo apoio social, enquanto os homens são socialmente cobrados para assumir os problemas de forma mais ativa e orientada para a restauração ou cura.
Observou-se associação entre o sexo masculino e o preparo para lidar com o processo de morte e luto e as habilidades para comunicar notícias desfavoráveis; já no sexo feminino, se evidenciou associação com o despreparo para lidar com o mesmo processo. Há uma psicopatologia – conhecida como Síndrome do Impostor – na qual a pessoa desconfia das próprias competências e se considera aquém das capacidades, não conseguindo aceitar suas conquistas como mérito próprio. Esse fenômeno não é exclusivo do sexo feminino, porém parece ser prevalente e intenso em mulheres de alto desempenho, sendo frequente na área acadêmica e podendo resultar em ansiedade e falta de autoconfiança, comprometendo a performance do indivíduo24,25. Um estudo que avaliou a disparidade de gênero referente ao reconhecimento de residentes por suas publicações evidenciou que a minoria era destinada a profissionais do gênero feminino e que as mulheres eram menos propensas a defender suas realizações e também possuíam percepção inferior sobre sua qualidade de trabalho em comparação aos homens26.
Em relação a outras variáveis sociodemográficas, houve predomínio da religião católica. A literatura mostra que a religiosidade e a espiritualidade do profissional de saúde colaboram para a valorização da dimensão espiritual do paciente27. Entretanto, não houve associação com significância estatística entre ter religião/crença e preparo para lidar com a morte e luto, corroborando um estudo realizado no curso de Medicina da Universidade Federal do Rio Grande do Sul28. A maioria dos participantes afirmou já ter vivenciado o processo de morte em pessoas com quem mantinha vínculo afetivo. No presente estudo, porém, não foi realizada a investigação sobre a causa da morte, sendo que o convívio com pessoas que necessitam de CP é capaz de, possivelmente, despertar interesse pela área e influenciar o desempenho dos estudantes.
Estando no papel de médico de um paciente oncológico terminal, a maioria dos entrevistados preferiu que a decisão da escolha de tratamento desse paciente fosse tomada pelo conjunto paciente, familiar e médico. Respostas semelhantes foram obtidas no presente estudo quando questionado se o paciente fosse o próprio acadêmico. Houve predomínio de entrevistados que mantiveram essa resposta se estivessem na posição de paciente ou de médico, demonstrando uma possível aptidão de identificação e empatia com os pacientes.
Outra pesquisa, que abrangeu todas as fases do curso de Medicina, demonstra prevalência da escolha do tratamento também por paciente, médico e familiar, na posição tanto de médico (72,9%), como de paciente (66,2%)17. Ainda, em estudo com acadêmicos do décimo primeiro e do décimo segundo semestre de Medicina, a maioria dos estudantes optou por escolha semelhante29. Nesse contexto, a maioria dos participantes do CM-Unisul respondeu que o local de morte deve ser decidido pelo paciente juntamente com sua família e seu médico, corroborando pesquisas nacionais17,29,30. Tal resultado demonstra que os acadêmicos de Medicina reconhecem a importância da participação do familiar no auxílio aos pacientes. A família compõe um dos alicerces da assistência prestada aos pacientes em CP e deve ser integrada à equipe31.
Mais da metade dos participantes relataram estar despreparados para lidar com o processo de morte de um paciente e posteriormente com a fase de luto dos familiares, assim como encontrado na Universidade Uninove, na qual 76% dos entrevistados se consideraram despreparados para essa situação30. Ademais, em estudo da Universidade Severino Sombra, 42,7% dos estudantes se consideraram parcialmente preparados para enfrentar essas circunstâncias29. Esse despreparo frente ao processo de morte e luto possivelmente se deve ao ensino focado no tratamento curativo, bem como à carência de discussões sobre a temática durante a graduação médica.
Maior parcela dos acadêmicos negou ter adquirido informações suficientes para o cuidado de pacientes terminais, de modo semelhante a um estudo com 50 acadêmicos do quinto e sexto anos de um curso de Medicina no Estado de São Paulo, no qual 83% negaram ter recebido tais informações durante a graduação. Portanto, presumivelmente, a abordagem desse conteúdo se encontra aquém do ideal, necessitando maior atenção18.
Os acadêmicos do CM-Unisul obtiveram um nível adequado de conhecimento a respeito da farmacologia relacionada ao tratamento da dor, avaliado por meio de 11 questões objetivas, diferentemente de um estudo com acadêmicos do primeiro, quarto e sexto anos, em Brasília, realizado por meio da aplicação de um questionário com 19 questões, no qual o nível de conhecimento foi considerado insatisfatório, com menor porcentagem de acertos32. Tal discrepância pode se dever à diferença de instrumento de coleta de dados, à população estudada ou, ainda, à forma como o assunto é abordado nas instituições.
Houve diferença da média de acertos entre os semestres participantes, sendo que o décimo semestre apresentou maior média. No nono semestre do curso avaliado, há, durante o estágio de Clínica Médica e Clínica Cirúrgica, um período em que os acadêmicos permanecem em contato direto com pacientes internados em âmbito hospitalar no setor de Oncologia e revisam assuntos voltados à temática de CP. Durante a coleta de dados, somente uma pequena parcela dos acadêmicos do nono semestre havia participado dessa atividade, enquanto os acadêmicos do décimo semestre haviam participado em sua totalidade, o que, possivelmente, influenciou o desempenho dos entrevistados. Esse resultado vai ao encontro de um estudo da Universidade São Francisco, em São Paulo, no qual participaram 240 acadêmicos e que constatou que as habilidades em comunicação e multidisciplinaridade em CP foram mais bem desempenhadas pelo grupo que recebeu treinamento completo, teórico e prático33. Possivelmente, os acadêmicos do décimo segundo semestre do CM-Unisul tiveram resultado inferior aos alunos do décimo por terem passado pelas disciplinas que abordaram essa temática havia mais tempo, o que pode ter ocasionado o esquecimento de determinados conceitos.
O conhecimento relativo à expressão “CP” evoluiu ao longo dos semestres do internato médico, assim como na Universidade do Oeste de Santa Catarina, podendo-se inferir que o acadêmico aprimora o conhecimento ao longo do internato médico e do contato com os pacientes, porém no presente estudo não houve significância estatística17.
Quando questionados sobre assuntos considerados “verdades ou mitos” em CP, os acadêmicos tiveram bom desempenho. Nakazawa e colaboradores19 desenvolveram um teste cuja validade foi comprovada numa amostra de 773 participantes e com questões similares às avaliadas no presente estudo. No estudo japonês, essas questões tiveram um percentual inferior de acertos, com até 73% de respostas corretas. Nesse estudo, os participantes eram profissionais atuantes na enfermagem, podendo os resultados diferir devido à população e ao local, demonstrando bom domínio sobre essa temática nos acadêmicos do internato médico do CM-Unisul.
O controle da dor é prioridade no tratamento do paciente em CP em virtude de seu impacto positivo sobre a qualidade de vida e da contribuição para que o paciente tolere melhor o tratamento oncológico34. O manejo inadequado da dor pode ser atribuído a barreiras relacionadas aos profissionais de saúde, aos pacientes e ao sistema de saúde. As barreiras comuns relacionadas ao profissional incluem baixa avaliação da dor, falta de conhecimento e habilidade, e relutância dos médicos em prescrever opioides35.
A OMS recomenda critérios básicos para a prescrição de analgésicos, um modelo da década de 1990 que é eficaz até os dias atuais: “pela boca, pelo relógio, pela escada, individualização e atenção ao detalhe”36. Na prática de CP, sempre que possível, deve-se preferir o tratamento mais simples e menos invasivo; portanto, de modo geral, medicações orais são preferíveis34. No presente estudo, 41% dos participantes sabiam que a via preferencial para administração de morfina é a via oral, enquanto 39% acreditavam que a via endovenosa seria a preferencial, possivelmente por associarem o cuidado administrado em âmbito hospitalar com o uso de medicações por via intravenosa.
A maioria dos participantes tinha conhecimento sobre a farmacologia do uso de opioides, corroborando dados encontrados em um estudo com 160 acadêmicos do internato médico do CM-Unisul em 200520. Observa-se que o conhecimento dos acadêmicos do internato médico do CM-Unisul no ano de 2018 se manteve semelhante ao encontrado há 13 anos, demonstrando a permanência de uma boa instrução referente a esta temática na instituição de ensino.
A maioria dos acadêmicos considerou a escala da dor uma ferramenta de fácil aplicação, e houve boa aplicabilidade do conhecimento em caso clínico. Esse achado sugere que os acadêmicos detêm bom conhecimento sobre o manejo do paciente com dor e que utilizarão essa abordagem em seu futuro profissional, exercendo, assim, melhor controle do sintoma doloroso nos pacientes.
A minoria dos acadêmicos afirmou ter conhecimento sobre a escala de performance status (índice de desempenho físico), corroborando um estudo realizado na Universidade do Oeste de Santa Catarina no qual somente 15,8% dos acadêmicos afirmaram conhecê-la, apontando a necessidade de aprimorar essa temática na graduação médica17. Porém, uma abordagem mais abrangente de CP exigiria treinamento específico dos docentes e, possivelmente, um cronograma de aulas diferenciado.
Os acadêmicos, em sua maioria, consideraram importante a incorporação de conteúdos sobre CP no currículo de Medicina, mas afirmaram não ter interesse em atuar numa equipe de CP. Esse resultado, presumivelmente, aponta que os acadêmicos reconhecem a relevância desse aprendizado para o exercício de suas carreiras profissionais e, portanto, consideram importante estar preparados, independentemente da área de atuação desejada. Porém, não há preferência pela atuação na área, provavelmente pela complexidade de lidar com pacientes crônicos e seus familiares, o que exige uma abordagem humanizada e traz reflexões e questionamentos sobre a vida, e, por conseguinte, a morte.
É válido lembrar que o presente estudo apresenta limitações, como o delineamento transversal, que não possibilita o acompanhamento e a evolução do conhecimento de cada acadêmico de forma direta. Também, quando os participantes foram interrogados sobre terem vivenciado o processo de morte em familiares ou pessoas próximas, não se levou em conta a causa da morte, fato que pode interferir no conhecimento ou interesse por CP.
CONCLUSÃO
O ensino sobre a temática de CP durante a graduação do CM-Unisul resultou em um conhecimento adequado dos acadêmicos do internato. Entretanto, observam-se dificuldades frente ao processo de morte e insegurança na abordagem de comunicações e atitude médica. É necessário aprimorar o ensino de competências e habilidades na área, enfatizando o cuidado universal centrado no paciente e não somente na cura de doenças, bem como mobilizar esforços a fim de incentivar a autoestima dos acadêmicos.