INTRODUÇÃO
Um momento desafiador de reformas tem se estabelecido no processo de formação profissional em saúde, originado para o fortalecimento dos sistemas sanitários. Diante desse cenário, um dos mais relevantes desafios compreende atender às complexas e dinâmicas necessidades de saúde vigentes1.
A premência de profissionais qualificados para atuar no SUS, de modo a implementar e consolidar o modelo assistencial de saúde de direito voltado para a promoção de saúde nas comunidades com qualidade, efetividade e equidade, e para as necessidades prioritárias de saúde, tornou-se um dos desafios do SUS2.
A formação de graduação em cursos da área da saúde tem sido moldada por readequação dos currículos3), (4, desprendendo-se da formação biomédica que enfatiza a doença, o diagnóstico e tratamento, o indivíduo, a fragmentação do cuidado e a especialidade, com uma perspectiva de mudança e de conversão desse modelo assistencial ainda existente5. Para a efetiva assistência à população na atenção primária à saúde (APS), os profissionais de saúde devem considerar as condições de vida e os aspectos sociais, biológicos e ético-políticos. Dessa forma, a formação profissional nesse nível de atenção solicita transformações que estejam em conformidade com os pressupostos orientadores do SUS e com o modelo assistencial baseado na promoção da saúde, no território e na integralidade dos cuidados individual e coletivo, para que haja repercussão favorável na atenção às necessidades das pessoas6.
A educação permanente em saúde (EPS) apresenta-se como uma proposta de aprendizagem no trabalho, em que o aprender e o ensinar incorporam-se às práticas diárias das organizações, promovendo a qualificação dos trabalhadores do SUS. Apresenta-se como um dispositivo político educativo capaz de orientar a formação e a qualificação dos profissionais inseridos nos serviços públicos de saúde2. Fundamenta-se na aprendizagem significativa e na perspectiva de remodelar as práticas profissionais, promovendo uma ação reflexiva, mediada pela capacidade de crítica e pela necessidade de transformação a partir dos processos desencadeados no trabalho7. A EPS propõe estratégias de resolução dos problemas cotidianos dos serviços de saúde e das equipes, buscando qualificar a prática e expertise dos trabalhadores, as relações entre as pessoas e compreensão do trabalho em saúde, na intenção de promover a aprendizagem contextualizada por meio da atuação ativa desses profissionais8.
A APS, coordenadora e ordenadora do cuidado, tem a Estratégia Saúde da Família (ESF) como modelo preferencial de reorganização. A EPS é desejável e está contemplada na última Política Nacional da Atenção Básica (Pnab) como dispositivo facilitador das transformações necessárias ao sistema e na formação dos profissionais que compõem as equipes6.
A EPS tem sido aplicada como prática pedagógica também para os profissionais médicos, de modo a incorporar o ensino-aprendizagem no cotidiano dos serviços médicos e modificar estratégias educativas nas quais o processo de trabalho de igual forma torna-se revalorizado como centro privilegiado da aprendizagem8. Assim, a EPS também para médicos apresenta-se como uma estratégia de educação na saúde que tem um olhar sobre as necessidades do médico, da equipe, do território e da gestão, configurando-se como um processo de direção participativa e transformadora, que inclui instituições de ensino, trabalhadores, gestores e usuários, conformando o “quadrilátero da formação”, (9),(10. Nesse contexto, a EPS como instrumento viabilizador de análise crítica e planejamento de conhecimentos em relação à realidade local solicita sua implementação na lógica da regionalização e requer adaptação, portanto, às situações de saúde em cada nível local do SUS11.
Este estudo foi realizado em um município-polo de Minas Gerais, cujas práticas educativas para os médicos da APS eram promovidas com temáticas variadas, escolhidas de forma verticalizada pela coordenação da ESF e realizadas por meio de capacitações, com o propósito de atender aos pressupostos de educação continuada (EC). Verificou-se que os conteúdos ministrados integravam conhecimento ao exercício médico, porém a forma de atuação e atualização local precisava considerar os conflitos advindos dos territórios e dos territórios de assistência desses profissionais, de forma a produzir aprendizagem significativa, ou seja, que fosse capaz de transformar a realidade por meio da dissolução e resolução das fragilidades e dos conflitos próprios, alcançando os princípios e as diretrizes do modelo de atenção à saúde integral que estabelecem a ESF.
A implantação da EPS emergiu como uma importante estratégia para a consolidação do modelo de ESF na APS do município, pois coaduna com o Plano Estadual de Educação Permanente em Saúde de Minas Gerais em atendimento à Portaria GM/MS n° 3.194/2017, aprovado pela Secretaria de Saúde estadual em 5 de dezembro de 201812.
Este artigo analisa quais são as percepções e necessidades de EPS dos médicos da ESF de um município-polo de Minas Gerais. Baseia-se em uma dissertação de mestrado do Programa Mestrado Profissional em Saúde da Família (ProfSaúde/MPSF) em parceria com a Universidade Federal de Juiz de Fora (UFJF).
MÉTODO
Trata-se de um estudo descritivo e exploratório com abordagem quanti-qualitativa, realizado em um município-polo de Minas Gerais. Possui uma APS cujo modelo principal é a ESF com 61 equipes, gerando uma cobertura de 75% da população da cidade. Participaram desta pesquisa os médicos da APS, lotados nas unidades básicas de saúde (UBS) com o modelo de atenção à ESF e preceptores da residência de medicina de família e comunidade. Foram incluídos na pesquisa aqueles médicos inseridos nas UBS com ESF e que estavam trabalhando num período mínimo de um ano, sem restrição de idade, sexo ou nacionalidade. Excluíram-se os médicos inseridos nas UBS que não estavam exercendo as atividades assistenciais nas unidades de ESF. Com a finalidade de preservar o anonimato dos participantes, estes foram identificados pela letra M, seguida pelos números arábicos consecutivos, em ordem crescente, de acordo com o número de entrevistados (M1, M2, M3, M4...).
A coleta de dados foi realizada em duas etapas: na primeira etapa, quantitativa, aplicou-se um questionário composto de questões fechadas e abertas para caracterizar o perfil dos participantes e a identificação das necessidades de EPS. Foram convidados a participar dessa fase todos os 61 médicos, respeitando os critérios de inclusão e exclusão, lotados nas UBS com o modelo de atenção ESF e médicos preceptores da residência de medicina de família e comunidade, tendo aceitação de 52 profissionais. O questionário foi entregue aos participantes na reunião mensal de Matriciamento em Saúde Mental do programa da APS do município. Aproveitou-se esse momento para explicar a pesquisa, seus objetivos e sua importância. Vale ressaltar que esse momento antecedeu à pandemia da Covid-19.
Na etapa qualitativa, realizaram-se entrevistas semiestruturadas com os médicos, com sorteio aleatório e que aceitaram participar. As entrevistas foram realizadas nas UBS, em salas reservadas para preservar o sigilo das informações e seguindo todo o cuidado em relação à pandemia de Covid-19. Efetuaram-se as entrevistas até se obter a saturação em relação ao conteúdo manifesto pelos participantes. Processaram-se três entrevistas a mais após a constatação da saturação13, encerrando-se com 20. Elas também foram gravadas e totalizaram 90 minutos de gravação, obtendo-se a média de quatro minutos e 30 segundos por entrevista.
As perguntas versavam a respeito do entendimento e da importância da EPS, das habilidades e competências para ser médico da ESF, bem como dos desafios e das potencialidades para desenvolver esse modelo. Na etapa quantitativa, realizou-se a análise descritiva com cálculo de frequências absolutas e relativas médias. Na qualitativa, adotou-se a análise de conteúdo do tipo análise temática13, apoiada com a utilização dos recursos do software Interface de R pourles Analyses Multidimensionnelles de Textes et de Questionnaires (IRAMUTEQ)14. O corpus geral para a análise do conteúdo no software IRAMUTEQ foi separado em 194 segmentos de texto (ST), com aproveitamento de 164 ST (84,54%).
A pesquisa foi submetida ao Comitê de Ética em Pesquisa (CEP) da UFJF e aprovada sob o Parecer Consubstanciado nº 3.824.788, em 6 de fevereiro de 2020.
RESULTADOS E DISCUSSÃO
Na etapa quantitativa, realizou-se análise descritiva baseada na coleta de dados e informações dos questionários compilados com o apoio do programa Excel 2019, demonstrada por meio de números percentuais e absolutos, com cálculo de frequências relativa e absoluta. Construíram-se duas categorias: 1. caracterização sociodemográfica, de formação e trabalho dos médicos da ESF; 2. educação permanente e educação continuada dos médicos da ESF.
Caracterização sociodemográfica, de formação e trabalho dos médicos da ESF
Verificou-se a prevalência dos homens, sendo 54% médicos, e sobressaem no município médicos jovens, entre 25 e 45 anos, com menos de dez anos de profissão (82%). Apesar dessa prevalência, os estudos apontam que a população médica vem sofrendo uma mudança no perfil quanto ao gênero e à idade, acentuando-se processos de feminização e juvenilização da categoria no mundo15.
Constatou-se que 21% possuíam residência médica e 67% fizeram outra pós-graduação lato sensu. Constatou-se que 58% dos médicos eram bolsistas do Programa Federal Mais Médicos (PMM) e 20% recebiam bolsa como médicos preceptores do Programa de Residência de Medicina de Família e Comunidade pertencente à Secretaria Municipal de Saúde. Este serviço tem impactado positivamente a assistência em saúde na APS local.
Dentre os participantes, 17% estavam em função gratificada e 13% recebiam incentivo da ESF. Destaca-se que apenas 2% estavam inseridos no plano de carreira, cargos e salários da prefeitura. Na maioria dos municípios, os médicos não são contemplados nos planos de carreira, alegando ser um dos motivos a existência de restrições da Lei de Responsabilidade Fiscal16. Isso se torna um problema, pois tendem a escolher os municípios com melhores salários, imprimindo uma rotatividade e dificultando a criação de vínculo com a população e equipe. Para a valorização e melhoria do desempenho dos profissionais de saúde na APS, são fundamentais medidas de qualificação e capacitação do profissional de saúde17.
Educação permanente e educação continuada dos médicos da ESF
Procurou-se conhecer como os participantes da pesquisa desenvolviam seus processos educativos. A Tabela 1 apresenta uma síntese das diversas maneiras de eles realizarem seus processos.
Tabela 1 Aspectos educativos autorreferidos pelos médicos da Estratégia Saúde da Família, (N=52), 2020.
| Atividades de educação de que participa * | N | % |
|---|---|---|
| Reuniões | 46 | 88 |
| Cursos | 33 | 63 |
| Capacitações | 47 | 90 |
| Palestras | 38 | 73 |
| Treinamentos | 27 | 52 |
| Especialização | 33 | 63 |
| Recebeu capacitação para atuar na ESF? | ||
| Sim | 38 | 73 |
| Não | 14 | 27 |
| Ferramenta que utiliza para se atualizar* | ||
| Livros | 33 | 63 |
| Artigos científicos | 32 | 61 |
| Congressos | 17 | 23 |
| Cursos presenciais | 26 | 50 |
| EaD | 39 | 75 |
| Internet | 28 | 54 |
| Webpalestras | 23 | 44 |
| Telessaúde | 17 | 33 |
| Temas necessários para estudo (gestão do trabalho)* | ||
| Organização do serviço | 24 | 46 |
| Prontuário eletrônico | 13 | 25 |
| Trabalho em equipe e interdisciplinar | 14 | 27 |
| Gestão do serviço | 19 | 36 |
| Sistema de informações | 17 | 33 |
| Outros | 04 | 08 |
| Temas necessários para estudo (gestão do cuidado)* | ||
| Desempenho clínico | 28 | 54 |
| Habilidades de comunicação | 18 | 34 |
| Gestão da clínica | 19 | 37 |
| Saúde da mulher | 16 | 30 |
| Saúde do homem | 17 | 33 |
| Saúde da criança | 18 | 35 |
| Saúde do adolescente | 23 | 44 |
| Saúde do idoso | 24 | 46 |
| Abordagem individual | 11 | 21 |
| Abordagem familiar | 23 | 44 |
*Mais de uma resposta.
Fonte: Elaborada pelas autoras.
Os médicos afirmaram ter participação em atividades de EPS (98%). Observou-se que a maioria dos participantes (83%) referiu que realizavam a EPS pela modalidade de educação a distância (EaD). Notou-se que 73% informaram receber alguma capacitação para atuação na ESF.
A educação nos serviços de saúde vem sendo realizada por meio da EPS, pois estimula novas práticas e consciência crítica, além de encorajar novos caminhos para produzir saúde, formação profissional, gestão e controle social. A EC possibilita a atualização e aplicação de prescrições seguras, ao incorporar protocolos e diretrizes clínicas na prática médica e favorecer a abordagem clínica individual, familiar ou comunitária18. Apesar de serem questionados sobre a EPS, referenciaram ações que coadunam com atividades de EC por meio de cursos, capacitações, palestras e treinamentos, obtendo a participação acima de 52% nessas atividades, o que permite inferir que se trata de um meio educativo de importância significativa para esses médicos.
As ações de EPS realizadas na equipe foram relacionadas por 21% dos participantes. Dos 52 participantes da pesquisa, identificou-se que 27% não foram capacitados ao se inserirem nessas ações acerca da proposta da ESF. Os bolsistas do PMM são a maioria dos médicos da ESF no município de estudo, e o ingresso é por seleção federal.
Quanto às necessidades de EPS, os participantes informaram temas relativos à gestão do trabalho nas UBS, ao funcionamento e à organização do serviço, e à gestão do cuidado. Portanto, a EPS a ser organizada para o município deverá se pautar pelas necessidades apontadas pelos profissionais, que estão em consonância com os princípios e as diretrizes do modelo da APS/ESF.
Na segunda etapa, qualitativa, foi utilizada a análise de conteúdo do tipo análise temática13, apoiada com a utilização dos recursos do software IRAMUTEQ14.
O corpus geral para a análise do conteúdo no software IRAMUTEQ foi separado em 194 ST, com aproveitamento de 164 ST (84,54%). Realizou-se entrevista semiestruturada para a coleta de dados, por sorteio aleatório. As perguntas versavam a respeito do entendimento e da importância da EPS, das habilidades e competências para ser médico da ESF, bem como dos desafios e das potencialidades para desenvolver esse modelo.
Após a análise do corpus dos dados no IRAMUTEQ, verificou-se, por meio do dendograma, que emergiram seis classes, das quais originaram duas categorias: 1. habilidades e competências do médico da ESF; 2. Importância da EPS na prática médica na ESF. Cada classe recebeu sua denominação de acordo com os vocábulos mais frequentes e mais significativos, conforme mostra o Quadro 1.
Quadro 1 Classes, categorias e denominações emergidas da análise do corpus textual, do software IRAMUTEQ.
| CATEGORIAS | CLASSE | DENOMINAÇÃO |
|---|---|---|
| 1 -Habilidades e competências do médico da ESF | Classe 6 | Trabalho em equipe e sua importância no cuidado na ESF: uma percepção médica |
| Classe 1 | As potencialidades e características do médico para exercer o modelo assistencial na ESF | |
| Classe 2 | Desafios que os médicos encontram para exercer o modelo assistencial preconizado pela ESF | |
| 2 -Importância da EPS na prática médica na ESF | Classe 5 | Fatores necessários ao trabalho médico qualificado na ESF |
| Classe 4 | A EPS na prática profissional do médico | |
| Classe 3 | O entendimento na percepção dos médicos acerca da EPS |
Fonte: Elaborado pelas autoras com base nos dados das entrevistas.
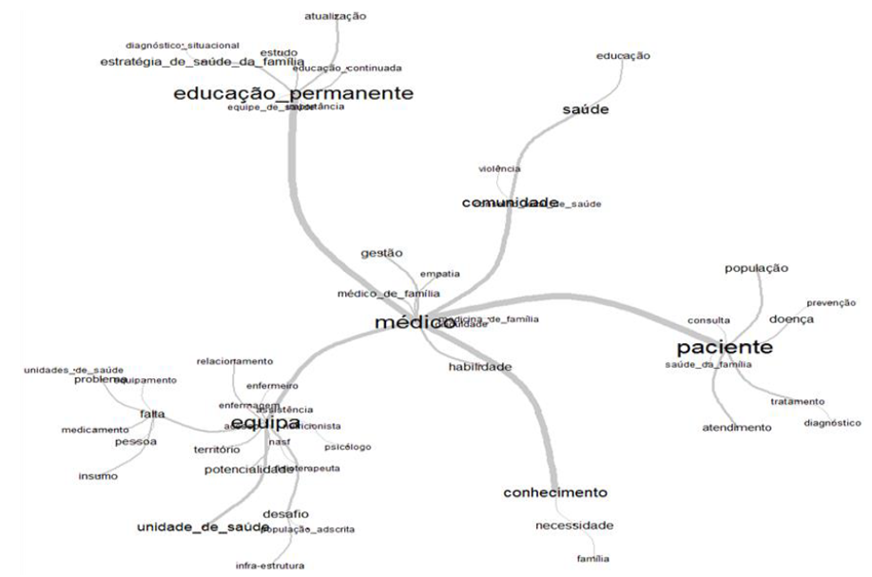
Como resultado da análise do corpus textual obteve-se a Figura 1, gerada pelo software IRAMUTEQ, denominada árvore de similitude.
Fonte: Elaborada pelas autoras com base nos dados das entrevistas.
Figura 1 Resultado da análise textual do software IRAMUTEQ - árvore de similitude.
A árvore de similitude evidenciou a interface dos resultados demonstrando as coocorrências entre as palavras e suas ligações: médico, equipe, conhecimento, paciente, educação permanente, comunidade. Trata-se de elementos vitais para a execução do processo de trabalho na ESF.
As coexistências de vocábulos visualizados a partir do termo central “médico” estão relacionadas às habilidades e competências muito importantes ao profissional para desenvolver suas tarefas na ESF, sendo estas associadas à assistência e à abordagem clínica individual, familiar e comunitária, inerentes à gestão da ESF local e às práticas educativas e de participação com a comunidade. Tais vocábulos são: “gestão”, “médico de família”, “empatia”, “dificuldade” e “habilidade”. Durante sua prática assistencial na ESF, o médico precisa adquirir habilidades e competências para identificar as “necessidades” de saúde da “família”. A expressão “medicina de família” conecta-se ao termo “médico”.
Ao vocábulo “conhecimento” ligam-se “necessidade” e “família”, sendo esse o objeto de atuação do profissional médico no modelo assistencial ESF. Para o desenvolvimento de suas atividades, quer clínicas, quer de gestão na ESF, de educação e participação na comunidade, o médico precisa conhecer a “comunidade”, outro vocábulo em conexão. As ações desenvolvidas na ESF são de base territorial, com foco no indivíduo, inserido em uma família, que está dentro de uma “comunidade”. Dessa forma, esse conhecimento do diagnóstico permitirá o planejamento de ações, de modo que o médico e sua equipe possam atuar na promoção da “saúde” por meio de ações de “educação” em saúde e prevenção e recuperação das doenças.
O vocábulo “paciente” possui forte união com “médico”, sendo o cerne de sua abordagem, e, para produzir o cuidado, requer uma confiante e estreita relação entre si. Apareceram palavras mais destacadas como “população” e “doença”, e também de forma expressiva surgiram “consulta”, “atendimento”, “tratamento”, “diagnóstico” e “prevenção”. Os vocábulos suscitados reforçam as atividades assistenciais desenvolvidas pelo médico no modelo biologicista, que ainda é presente em algumas equipes, ao contrário do preconizado pela ESF5.
“Educação permanente” liga-se às expressões “estratégia de saúde da família” e “educação continuada”, como também a “atualização”, “diagnóstico situacional” e “importância”. Nesse eixo, observa-se que na ESF é importante ter EPS, pois ela é fundamental para a efetivação do modelo de saúde que preconiza a qualidade7. Neste estudo, os médicos entendem que a EPS é uma importante forma de atualização, que deve partir também do diagnóstico situacional para que possam identificar as necessidades de saúde do território e, dessa forma, verificar as necessidades de EPS. Manifesta-se a expressão “educação continuada”, sendo essa modalidade de atualização fortemente realizada por esses médicos por meio de plataformas, justificada pela facilidade de acesso em qualquer horário e local.
Uma palavra que emergiu de uma das ramificações foi “equipe”, fortemente vinculada a “médico”. Sobressaem os termos “fisioterapeuta”, “psicólogo” e “nutricionista”, profissionais que compõem as equipes do Núcleo de Apoio à Saúde da Família (Nasf). O termo “relacionamento” tem conexão com os profissionais da enfermagem, atuantes próximos aos médicos, no dia a dia da equipe. A palavra “potencialidade” conecta-se à “equipe”, confirmando a sinergia do trabalho em equipe.
A palavra “equipe” também se liga ao termo “falta”: vários são os desafios a serem enfrentados como a “falta” de “equipamento”, “insumo”, “medicamento” para atender às necessidades de saúde da “pessoa” ou de um “problema” específico ao procurar a UBS. Esses déficits transformam-se em barreiras externadas pelos participantes, como desafios para exercer o modelo assistencial da ESF.
CONCLUSÃO
Foram apontadas pelos participantes algumas necessidades que devem ser consideradas: as reuniões de equipe precisam utilizar o dispositivo, ou seja, problematizar os conflitos ou “nós críticos” de modo a solucionar os problemas e promover o amadurecimento profissional. Acerca da organização do serviço, temas clínicos relacionados às diretrizes nacionais de atenção integral aos diversos grupos, como saúde da mulher, saúde do homem, saúde da criança e outros conteúdos, solicitam atenção da equipe de coordenação; e a abordagem aos cuidados integrais a esses grupos na APS exige discussão em relação ao modelo prioritário na ESF. Os atributos essenciais e derivados da APS devem ser desenvolvidos com os profissionais, com ênfase na competência cultural.
Verificaram-se prementes necessidades de EPS, e constatou-se que um importante percurso deve ser desenvolvido para que efetivamente o dispositivo EPS seja utilizado, modificando e qualificando as práticas em saúde na ESF.
Dessa forma, torna-se pertinente incorporar um plano de capacitação dos médicos que ingressam na ESF. O município-polo por meio da Secretaria Municipal de Saúde se beneficiaria muito ao implementar sua política municipal de EPS, baseada na política estadual vigente, e necessitaria, para tanto, traçar o seu próprio plano local de EPS.