INTRODUÇÃO
A Universidade de São Paulo (USP) é a maior universidade pública brasileira e uma das mais importantes e renomadas universidades latino-americanas em rankings internacionais (Times Higher Education [THE], 2023).
Até 2017, a USP tinha dois cursos de Medicina, um em São Paulo, capital do estado, e outro no interior, em Ribeirão Preto, inaugurados em 1912 e 1951, respectivamente. Tais cursos estão entre os mais concorridos nos vestibulares brasileiros e possuem uma estrutura administrativa e curricular tradicionais, com disciplinas oferecidas pelos departamentos separados em áreas primária e clínica, formando, respectivamente, 100 e 175 estudantes por ano, com seus currículos cujas últimas atualizações na época tinham ocorrido em 2019 (Ribeirão Preto) e 2015 (São Paulo) (Universidade de São Paulo [USP], 2015, 2019).
O terceiro e mais novo curso de Medicina da USP foi aprovado em julho de 2017, também no interior do estado, no campus Bauru. Iniciou suas atividades em março de 2018 com sessenta vagas anuais de graduação.
A matriz curricular do novo curso de Medicina da USP em Bauru, seguindo as orientações das atuais Diretrizes Curriculares Nacionais (DCN) para o curso de Medicina (Resolução n. 3, 2014), que indicam a utilização de metodologias ativas e critérios para acompanhamento e avaliação do processo ensino-aprendizagem, baseou-se em perfis complementares de competências com distribuição horizontal e vertical dos objetivos de aprendizagem e dos conteúdos, garantindo oportunidades pedagógicas e assistenciais para aplicação precoce dos conhecimentos teóricos, antecipados na simulação e vivenciados na integração ensino-serviço-comunidade.
ORGANIZAÇÃO CURRICULAR
O currículo foi fundamentado nas DCN para o curso de Medicina (Resolução CNE/CES n. 4, 2001; Resolução n. 3, 2014) e na legislação que criou o Sistema Único de Saúde (SUS), pela Lei n. 8.080 (1990). De acordo com esses referenciais, a formação médica deveria estar voltada para o SUS. Como prioridade, o treinamento prático deve ocorrer em suas unidades como um espaço ideal para o esperado perfil final dos graduandos (clínicos gerais). Consideraram-se também diversas políticas públicas do processo contínuo de construção do SUS, garantindo a indissociabilidade entre gestão, assistência e educação em saúde, uma vez que os serviços públicos municipais e regionais são progressivamente utilizados como cenários de prática de ensino, pesquisa e extensão.
Diferentemente dos currículos tradicionais dos cursos de São Paulo e Ribeirão Preto, o currículo de Bauru baseava-se na aprendizagem centrada no estudante, proporcionada pela ação facilitadora do professor em seu papel mediador do ensino-aprendizagem, visando à formação integral, articulando o ensino com a pesquisa e a extensão. Para tanto, o currículo utiliza métodos de ensino que favorecem a participação ativa dos estudantes na construção de seus conhecimentos, incorporando os conteúdos curriculares à aprendizagem colaborativa e significativa. A partir da prática assistencial, precedida de atividades simuladas e seguida da reflexão sobre o que vem sendo feito no desenvolvimento dessa ação, os estudantes são efetivamente direcionados e estimulados a alcançar sua autonomia.
A organização administrativa do curso de Bauru também difere dos cursos tradicionais devido à falta de estrutura departamental. O curso é composto por doze períodos (semestres) com duração de dezoito a dezenove semanas. Do primeiro ao oitavo período, os conteúdos a serem estudados e as habilidades a serem desenvolvidas são agrupados em módulos temáticos, de modo que cada semestre é composto por três módulos com duração de seis semanas. O período entre o 9º ao 12º semestre correspondem aos estágios curriculares com um cronograma que deve ser implementado de forma rotativa nas diferentes clínicas, ambulatórios e hospitais de Bauru e região. A atual DCN (Resolução n. 3, 2014) para Medicina prevê um mínimo de 7.200 horas em um curso de seis anos, sendo a carga horária em Bauru bem menor (7.652 horas) em relação a São Paulo (10.710 horas) e Ribeirão Preto (8.925 horas) (USP, 2015, 2019). As chamadas “áreas verdes” (espaços livres de atividades nos dias úteis da semana escolar) no curso de Bauru têm cinco turnos semanais (manhã ou tarde) do 1º ao 3º semestre, três do 4º ao 6º e dois no 7º e 8º semestre.
Os princípios utilizados na construção do currículo do curso médico de Bauru são apresentados na Figura 1.
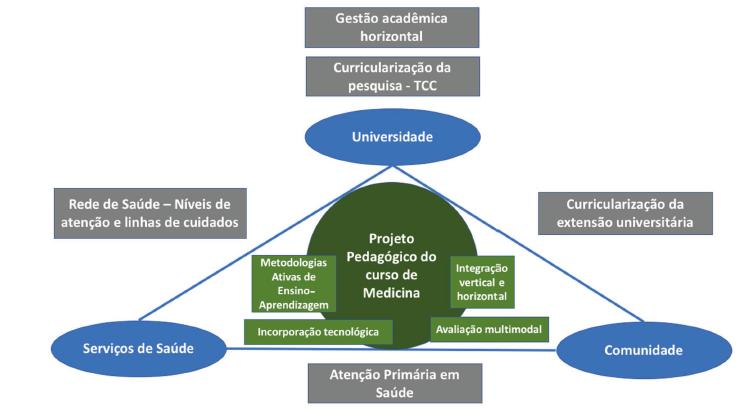
Fonte: Adaptado de Fundación W. K. Kellogg. (2019).
FIGURA 1 Pilares para a construção do currículo do curso de Medicina da USP em Bauru
Ambientes de ensino e uso de metodologias ativas
O currículo prevê a utilização de metodologias ativas de ensino que variam de acordo com o ambiente de ensino, assim como a relação entre o número de estudantes por facilitador: 1) Tutorias: 10 alunos/turma - aprendizagem baseada em problemas (Dolmans et al., 2005; Trullàs et al., 2022); 2) Sistemas orgânicos integrados (SOI): 15 a 60 alunos/turma - aprendizagem baseada em equipes (Burgess et al., 2017; Jabeen et al., 2022); 3) Laboratório de simulação (LHS): 15 a 20 alunos/turma - sala de aula invertida (Hurtubise et al., 2015; French et al., 2020) e simulação clínica (Krishnan et al., 2017; Pereira & Guedes, 2021, 2022); e 4) Atenção integral à saúde (AIS): 5 a 6 alunos/turma - problematização (Vieira & Panúncio-Pinto, 2015), arco de Maguerez (Berbel & Sánchez Gamboa, 2011), aprendizagem baseada em casos (McLean, 2016) e aprendizagem baseada em projetos (Si, 2020).
O currículo tem outros componentes, como conferências e módulos eletivos. As conferências contribuem para a sistematização do conteúdo duas vezes por semana, com duração de uma hora. Os módulos eletivos, com carga horária de vinte a trinta horas de atividades, são oferecidos duas vezes por semestre, abordando temas específicos, como estudos aprofundados em cada etapa da formação médica.
Há ainda 400 horas de atividades complementares, que são um componente obrigatório que contribui para a flexibilização curricular e devem ser desenvolvidas pelos estudantes em comprovada participação em atividades de ensino, pesquisa e extensão, de natureza acadêmico-científico-cultural.
Operacionalização
A semana padrão nos primeiros três semestres é de vinte horas, distribuídas da seguinte forma: 1) quatro horas para a abertura-fechamento-abertura dos problemas das tutorias; 2) oito horas no SOI, que congrega todos os conteúdos básicos para o estudo integral dos problemas; 3) quatro horas no LHS, cujos objetivos de aprendizagem complementam o estudo do problema da semana, caso seja possível, ou seguir uma programação própria; e 4) quatro horas na AIS, com atividades práticas desde o início do curso em unidades básicas de saúde e nos territórios adstritos, variando desde a visita domiciliar com agentes comunitários de saúde até a observação de atendimentos e procedimentos pela equipe de saúde da família.
As cargas horárias semanais de tutoria e SOI permanecem as mesmas, quatro e oito horas, até o 8º semestre. Ao mesmo tempo, as atividades práticas em LHS aumentaram de quatro para seis horas do 4º para o 6º semestre e oito horas no 7º e 8º semestre. Na AIS, as atividades na rede de saúde aumentaram de quatro para oito horas no 4º para o 6º semestre e doze horas no 7º e 8º semestre.
Os três temas dos módulos curriculares e os dois respectivos módulos eletivos para cada semestre nos dois anos iniciais do curso são apresentados na Tabela 1.
TABELA 1 Relação dos módulos temáticos e eletivos por semestre nos dois primeiros anos do curso de Medicina da USP em Bauru
| SEMESTRE | MÓDULOS TEMÁTICOS | MÓDULOS ELETIVOS |
|---|---|---|
| Primeiro | Introdução à medicina | 1.Saúde, cultura e sociedade 2. Inovações tecnológicas em saúde |
| Ciclos vitais | ||
| Metabolismo | ||
| Segundo | Homeostase I (cardiovascular e respiratório) | 3. Metodologia científica I 4. Suporte básico de vida, IAM, AVC e trauma grave |
| Homeostase II (digestório, urinário e endócrino) | ||
| Mecanismos de agressão e defesa | ||
| Terceiro | Concepção, formação do ser humano e saúde reprodutiva | 5. Gestão em saúde I (atenção primária em saúde) 6. Tanatologia |
| Nascimento, crescimento e desenvolvimento | ||
| Envelhecimento | ||
| Quarto | Inflamação | 7. Metodologia científica II 8. Raciocínio diagnóstico |
| Infecção | ||
| Proliferação celular |
Fonte: Elaboração dos autores.
Na programação de cada módulo, há um encadeamento progressivo dos temas de cada problema abordado nas tutorias, com as competências e objetivos de aprendizagem bem definidos e alinhados com os dos demais espaços de ensino. Essa situação permite a integração horizontal e vertical das ciências básicas e clínicas, principalmente nas licenças, e a compreensão da importância dos fatores biopsicossociais e das necessidades de saúde da população no ambiente do AIS. Um exemplo dessa integração foi a inclusão da ultrassonografia para correlações anatômicas, fisiológicas, clínicas e de imagem dentro do programa de LHS, inicialmente, ao longo de todo o 2º semestre.
Além da integração vertical dos objetivos de aprendizagem nos diferentes ambientes de ensino dentro de cada módulo, temos também a integração horizontal através da organização dos diversos conteúdos e da aquisição de competências que devem ser abordadas e adquiridas longitudinalmente na sequência e continuidade da aprendizagem ao longo do tempo, com complexidade progressiva e crescente. Como resultado, o planejamento curricular espiral leva à construção de conhecimento em camadas, revivendo conhecimentos anteriores abordados em módulos anteriores, melhorando sua compreensão em módulos subsequentes e permitindo um aprendizado aprofundado e integrado.
A programação do LHS antecipa as atividades práticas que os estudantes desenvolverão na comunidade e na rede de saúde. Assim, eles poderão realizar tais tarefas ou procedimentos com maior autoconfiança e eficácia em cada etapa de sua formação, tornando-se confiáveis nessa implementação.
A AIS realiza atividades semanais de quatro horas nas unidades básicas de saúde e seus territórios nos oito primeiros semestres. Mais atividades assistenciais são incorporadas e desenvolvidas nos diferentes níveis de saúde da rede ambulatorial e hospitalar, com aumento da carga de trabalho semanal. Dentro dessa lógica de inclusão precoce em atividades práticas reais, os estudantes adquirem aprendizado clínico com conquista progressiva de autonomia, cujo espectro de oportunidades vai desde a observação passiva e a experiência de cuidados e procedimentos até a realização adequada das tarefas como médicos. Essa gradativa responsabilidade do cuidado supervisionado ao paciente permite a aquisição de experiência em diferentes cenários de prática, com possibilidade de integração em equipes multidisciplinares de cuidado.
A plataforma digital de disciplinas eletrônicas foi estruturada para facilitar o registro e o acompanhamento de todas as atividades programadas e personalizadas para os quatro ambientes de ensino e avaliações formativas e somativas (teóricas e práticas). Esse ambiente virtual inclui níveis de acesso para estudantes e professores, e o processo de discussão e avaliação é informatizado nas tutorias; em LHS, os conteúdos são organizados na forma de blended learning, utilizando uma sala de aula invertida; e, na AIS, o estudante registra suas experiências na rede de saúde por meio do portfólio reflexivo.
A estrutura de gestão acadêmica também é diferente dos currículos tradicionais pela ausência da estrutura dos departamentos, com a instituição do Núcleo Docente Estruturante (inicialmente a Comissão de Implantação do Curso), supervisores dos ambientes de ensino, consultores dos módulos e coordenadores das programações integradas de cada semestre, estimulando a participação de representantes discentes que auxiliam no planejamento das atividades integradas de ensino-aprendizagem e na avaliação da sua execução.
Integração com a rede pública e profissionais de saúde
Na preparação para a implantação do curso de Medicina, foi criada uma diretoria gestora de educação em funcionamento na Secretaria Municipal de Saúde, que organizou os estágios de todos os cursos públicos e privados, seguindo o manual de diretrizes do Acordo de Ação Organizacional para o Ensino-Serviço Público do Ministério da Saúde (Ministério da Saúde, 2015). Essa organização criou quatro distritos sanitários, cada um com uma Unidade de Pronto Atendimento (UPA) não hospitalar 24 horas e algumas unidades básicas de saúde e equipes de saúde da família, com um levantamento epidemiológico detalhado de indicadores demográficos e de saúde que possibilitaram a discussão sobre oportunidades de planejamento de ações.
Várias outras ações foram realizadas para melhorar a operacionalização do curso com a participação ativa dos estudantes: 1) mutirão de dissecção de cadáveres, com a participação de médicos de Bauru de diversas especialidades cirúrgicas na preparação das peças anatômicas; 2) a Conferência Municipal de Saúde foi realizada no campus da USP, com grande participação discente; 3) a substituição do obsoleto sistema de rádio da internet da rede pública de saúde pelo cabeamento de fibra óptica e informatização do prontuário eletrônico; 4) início da integração do atendimento telefônico da Polícia Militar (190) e do Corpo de Bombeiros (193) com o Serviço de Atendimento Móvel de Urgência (Samu) (192); e, 5) como parte do início do eixo curricular de ensino de urgência, em parceria com o Corpo de Bombeiros e o Serviço de Atendimento Móvel de Urgência (Samu), no 1º ano do curso, além da visita a toda a estrutura de atendimento pré e intra-hospitalar de urgência, há a programação de primeiros socorros, com demonstração de atendimento simulado de acidente automobilístico, além do atendimento simulado de múltiplas vítimas.
Foram elaborados e aprovados pela Comissão Nacional de Residência Médica (CNRM) em agosto de 2018, quatro programas com vinte vagas nas áreas de: Medicina de Emergência (6), Cirurgia Geral (4), Clínica Médica (4), Medicina de Família e Comunidade (4) e Medicina Intensiva (2), porém ainda não houve a autorização para a Comissão Estadual de Residência Médica (Cerem), pois não houve autorização para visitar os serviços envolvidos e liberar o início dos programas.
O prédio do Hospital das Clínicas de Bauru foi construído dentro do campus com recursos da USP, com programação de duzentos leitos distribuídos em dez andares, aguardando os trâmites burocráticos internos e externos para se tornar um hospital de ensino.
Curricularização das atividades de pesquisa e extensão
A operacionalização do currículo estimulou o desenvolvimento de inovações em saúde, com ênfase nas necessidades da comunidade, comunicação em saúde, organização dos serviços de saúde, experimentação de novos modelos de intervenção, avaliação da incorporação de novas tecnologias e desenvolvimento de indicadores que permitam uma melhor estimativa da resolubilidade dos diversos níveis da atenção à saúde. Os estudantes aproveitam essas oportunidades para definirem os temas de seus trabalhos de conclusão de ciclo (TCC), que devem ser entregues na forma de artigos científicos e apresentados perante banca de docentes ao final do 4o ano para entrada no Internato Médico. O processo de elaboração exige orientação docente sistemática e continuada a partir do 2º semestre. Para auxiliar os estudantes, todas as programações de metodologia científica foram organizadas em módulos eletivos para apoio ao desenvolvimento do trabalho científico.
Embora a USP seja referência em pesquisas e publicações, poucos graduandos participam efetivamente dessas atividades. O TCC, apresentado no final do 4º ano, permite que todos os estudantes desenvolvam essa experiência desde a elaboração e redação científica até a apresentação e publicação de trabalhos científicos.
Na experiência das atividades na AIS, algumas foram transformadas em projetos de pesquisa e extensão com aprovação pela USP, e quase todos os estudantes do curso receberam bolsas de estudo pela sua participação.
Outra iniciativa curricular foi planejar uma semana extra na programação do 2º semestre do ano para que seja realizado um evento acadêmico organizado pelos próprios estudantes com o intuito de aprenderem todos os aspectos relacionados ao seu planejamento, execução e avaliação. Os temas de cada evento são pactuados entre estudantes e professores com base na vivência que tiveram na atenção à saúde da comunidade. Dessa forma, em 2018, o evento foi “Gente que cuida de gente: Empatia e humanização” e, em 2019, o tema foi “Ciclos de vida e níveis de atenção à saúde”.
Para a qualificação de potenciais futuros professores e capacitação dos atuais, foi criada uma nova linha de pesquisa em programa de pós-graduação já existente (“Processos educacionais, de incorporação de tecnologias e de gestão em saúde”), com oferecimento das disciplinas de Simulação Clínica: Conceitos e Aplicação na Formação e Aprimoramento de Profissionais, Metodologias Ativas de Ensino Aprendizagem na Educação Superior e Elaboração e Adoção de Protocolos Clínicos e Avaliação da Qualidade Assistencial.
Processo de avaliação
Dada a amplitude do perfil de graduação definido pelas DCN para o curso médico, foi necessário definir as competências que permitam apontar o progresso do estudante durante o curso de formação em perfis complementares de habilidades que devem ser alcançados ao final do 4º, 8º e 12º períodos (Resolução n. 3, 2014). Esse processo visa garantir que os estudantes mostrem que alcançaram as competências suficientes para atender aos objetivos de aprendizagem dentro desses perfis. Essa definição da crescente complexidade de competências permite a construção em espiral do currículo com integração horizontal e vertical dos conteúdos.
O processo de avaliação é multimodal, envolvendo avaliações modulares somativas e formativas dos quatro ambientes de ensino, além de avaliações semestrais como o teste de progresso (TP), realizado no 1º semestre pelo próprio curso e no 2º semestre como avaliação externa, integrada a um consórcio interinstitucional. O curso também realiza, semestralmente, o exame clínico objetivo estruturado (OSCE, do inglês Objective Structured Clinical Examination). Há diferentes percentuais das avaliações somativas e formativas nos vários ambientes de ensino nos três módulos de cada semestre, assim como o peso das avaliações semestrais (TP e OSCE) aumenta progressivamente ao longo dos anos de graduação.
A análise dos resultados dessas diferentes modalidades de avaliação permite monitorar a efetividade das práticas pedagógicas e dos professores dos ambientes de ensino, do desempenho individual e coletivo dos estudantes, representando mecanismos essenciais de acompanhamento do desenvolvimento curricular do curso para a melhoria da qualidade da formação. Foi criado um módulo informatizado específico na plataforma digital do curso para os diferentes tipos de avaliações.
Houve uma conscientização dos estudantes de Bauru, mostrando a necessidade de empenho no TP, cuja participação era obrigatória, para que entendessem seu significado para proporcionar um feedback sobre seu desempenho individual e coletivo, e ainda como uma valiosa ferramenta para a gestão acadêmica, uma vez que permite identificar lacunas de aprendizagem a serem trabalhadas nas diversas áreas e programações que compõem o curso.
TESTE DE PROGRESSO INTERINSTITUCIONAL
O TP é uma avaliação longitudinal do ganho de conhecimento dos estudantes cujo conteúdo compreende uma amostra de conteúdos de todas as áreas que compõem a matriz curricular e reflete os objetivos finais do curso médico. A aplicação e a análise dos resultados podem proporcionar aos cursos e aos estudantes uma avaliação externa cognitiva, na medida em que deixa de haver a endogenia resultante de questões feitas sempre pelos mesmos professores (Bicudo et al., 2019).
O curso de Bauru foi incluído no Núcleo Interinstitucional de Estudos e Práticas de Avaliação em Educação Médica (Niepaem) em 2018, ano de sua inauguração, mantendo-se os demais nove cursos que faziam parte desde seu início. As questões do TP são desenvolvidas de forma colaborativa entre os docentes dos cursos e a aplicação simultânea ocorre no 2º semestre em todos os cursos. O teste tem duração de quatro horas sob sigilo absoluto. A presença de estudantes dos demais cursos pode ser opcional, mas é obrigatória no curso de Bauru.
A Associação Brasileira de Educação Médica (Abem) realizou a aplicação de um TP nacional em 2015 e 2021. O TP nacional de 2021 teve aplicação remota e se concretizou com a participação de 130 escolas médicas (37,3% do total de escolas brasileiras e 47,5% das associadas à Abem) e a inscrição de 67.871 acadêmicos, dos quais 48.946 realizaram a prova. A taxa de absenteísmo de 27,9% foi semelhante à da edição presencial de 2015, que contabilizou 23,6% de ausências. Dessa forma, O TP nacional 2021 se materializou 2,3 vezes maior em número de escolas e 2,1 vezes maior em número de estudantes do que o TP nacional de 2015 (Oliveira et al., 2022).
Tanto no TP nacional em 2015 (presencial) quanto na forma remota em 2021, as médias de acertos em cada ano do curso (1º ao 6º ano) foram semelhantes. As médias por ano e área são apresentadas na Figura 2.
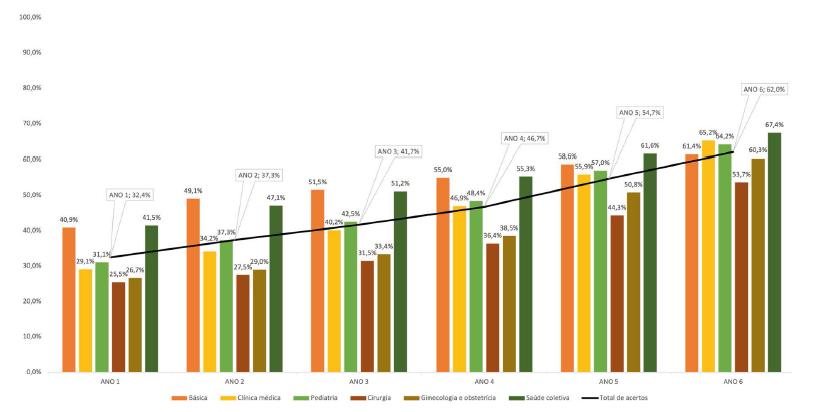
Fonte: Oliveira et al. (2022).
FIGURA 2 Média de desempenho nacional por ano e área - Teste de progresso nacional
O TP é reconhecido no Brasil e internacionalmente como uma importante iniciativa pedagógica, um recurso de avaliação cognitiva na área de saúde e em diferentes áreas. Permite que o conhecimento dos estudantes seja avaliado pela escola e por eles próprios, bem como oferece aos docentes a oportunidade de revisitar os processos de ensino-aprendizagem a partir da análise dos resultados relacionados à sua escola, à área de conhecimento e ao ano de curso. Cabe destacar ainda o valor do teste para a gestão acadêmica das escolas, visto que oferece um processo formativo que valoriza a longitudinalidade do cuidado com a aprendizagem dos estudantes, além de permitir que o gestor avalie o desempenho de sua escola (Oliveira et al., 2022).
Apesar do reconhecimento em muitos estudos sobre as metodologias ativas de ensino-aprendizagem como mais eficazes do que as metodologias tradicionais, sabe-se que diversos fatores subjetivos interferem em seus resultados, sendo importante a realização de estudos que permitam avaliar seus resultados em diferentes contextos (Deslauriers et al., 2019).
Dessa forma, sendo o TP uma avaliação externa com possibilidade de comparação de desempenho dos estudantes, seus resultados constituem-se uma excelente ferramenta para análise da aplicação dos preceitos do currículo do novo curso da USP em Bauru. Assim, o presente artigo objetiva apresentar a construção da sua matriz curricular, bem como avaliar o desempenho dos seus estudantes no TP Interinstitucional realizado durante o 2º semestre de 2018 e 2019, como forma de demonstrar o resultado de sua aplicação.
MÉTODOS
Este artigo apresenta a inovadora organização curricular e operacionalização do novo curso de Medicina da USP em Bauru e analisa o desempenho dos estudantes nas duas primeiras edições em que participaram do TP interinstitucional (2018 e 2019). Trata-se de um estudo observacional, descritivo e comparativo, baseado em dados secundários do TP do Niepaem, consórcio formado desde 2007 por nove cursos públicos de Medicina de reconhecida tradição acadêmica: Universidade Estadual de Campinas (Unicamp - Campinas); Universidade Estadual Paulista “Júlio de Mesquita Filho” (Unesp - Botucatu); Universidade de São Paulo (USP - Ribeirão Preto); Universidade Federal de São Paulo (Unifesp - São Paulo); Universidade Federal de São Carlos (UFSCar - São Carlos); Faculdade de Medicina de Marília (Famema - Marília); e Faculdade de Medicina de São José do Rio Preto (Famerp - São José do Rio Preto); e do país: Universidade Estadual de Londrina (UEL - Londrina-PR); e Universidade Regional de Blumenau (FURB - Blumenau-SC).
As provas do TP do Niepaem, realizadas durante o 2º semestre de 2018 e 2019, cujos resultados do desempenho dos estudantes de Bauru foram comparados com os dos demais nove cursos já estruturados, constaram de 120 questões de múltipla escolha, elaboradas com base na prática clínica e visando a problemas que exigem aplicação de princípios ou soluções que requeiram processo mental complexo (raciocínio e reflexão). O foco da avaliação foi o conhecimento cognitivo por meio de perguntas que abrangem todas as áreas de amplo domínio do conhecimento: ciências básicas, ciências clínicas (Clínica Médica, Pediatria, Cirurgia, Tocoginecologia, Saúde Coletiva/Medicina de Família e Comunidade) e ciências do comportamento e comunicação (Ética Médica e Humanidades). As questões foram elaboradas e selecionadas pelos professores das várias áreas médicas das escolas que compõem o Niepaem. A prova foi aplicada a todos os estudantes do 1º ao 6º ano ao mesmo tempo, na mesma hora e com as mesmas regras. A correção da prova e as análises dos dados foram realizadas por uma empresa especializada, a fim de garantir o sigilo do processo.
Para este estudo, foram utilizados os escores individuais dos estudantes, expressos como porcentagem de acertos em uma escala de 0 a 100%. Esses escores foram agrupados por instituição (Bauru versus conjunto das demais nove escolas), ano do curso (1º e 2º anos) e área de conhecimento, gerando as médias e desvios padrão apresentados nas figuras. As comparações focaram nos estudantes de Bauru e no grupo agregado das demais escolas, sem identificação individual das instituições. Os dados do TP utilizados são secundários, analisados com a coordenação do Niepaem, aprovação ética e consentimento para participação não exigidos pela legislação brasileira.
As diferenças nos escores médios entre os grupos (Bauru e todas as outras escolas) foram testadas por meio de um teste t de Student para analisar os resultados do TP. Adotou-se nível de significância estatística de 5%. As análises estatísticas foram realizadas utilizando o programa GraphPad Prism v. 8.2.0.1
RESULTADOS
Os dados do TP realizado em setembro de 2018 mostram que os calouros do curso de Medicina em Bauru tiveram o melhor desempenho apresentado pelos estudantes do mesmo ano nos doze anos do TP Interinstitucional, fato reconhecido pela direção do Niepaem, que esteve presente em Bauru para fazer esse anúncio aos estudantes.
A Figura 3 mostra as médias de desempenho dos estudantes do 1º ano do curso de Medicina de Bauru e do grupo dos demais cursos participantes, comparadas globalmente e por áreas de conhecimento.
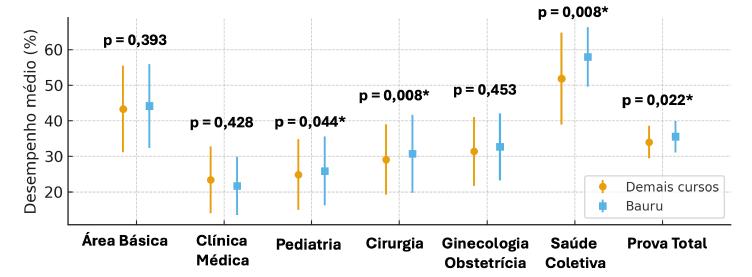
Fonte: Elaboração dos autores.
Nota: Pontos representam as médias da porcentagem de acertos; barras verticais representam o desvio padrão.
* Diferença entre as médias estatisticamente significante pelo teste t de Student para amostras independentes (p < 0,05).
FIGURA 3 Desempenho médio no 1º ano do curso de Medicina no TP 2018 em Bauru e nos demais cursos
O desempenho geral dos 59 ingressantes de Bauru em 2018 foi estatisticamente superior ao dos calouros dos demais cursos (n = 713), com médias de 42,32% e 40,71% de acertos, respectivamente, diferença de 1,61 ponto percentual em favor de Bauru (p < 0,05) e bem próximo ao desempenho do 2º ano das demais escolas (42,83%).
No TP realizado em 2019, participaram os estudantes do 1o e do 2º ano do curso de Bauru. A Figura 4 mostra a comparação das médias de desempenho entre os calouros de 2019 de Bauru e do grupo das demais escolas.
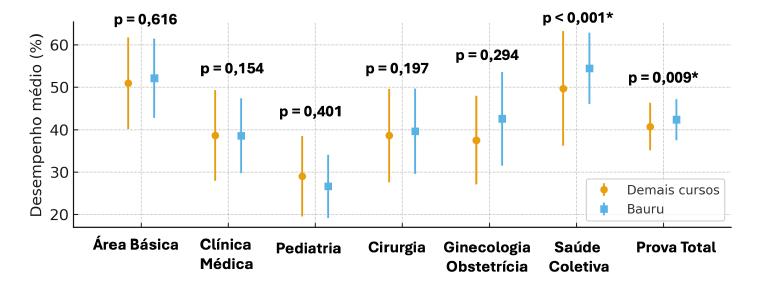
Fonte: Elaboração dos autores.
Nota: Pontos representam as médias da porcentagem de acertos; barras verticais representam o desvio padrão.
* Diferença entre as médias estatisticamente significante pelo teste t de Student para amostras independentes (p < 0,05).
FIGURA 4 Desempenho médio no 1º ano do curso de Medicina no TP 2019 em Bauru e nos demais cursos
No desempenho geral, os calouros de Bauru de 2019 (57) voltaram a ter desempenho estatisticamente significante em relação aos estudantes do mesmo ano dos demais cursos (693), respectivamente, 42,58% e 40,59%. Essa diferença deveu-se ao desempenho na área de Saúde Coletiva/Medicina de Família e Comunidade. O desempenho dos estudantes do 2º ano de Bauru no TP 2019 é mostrado na Figura 5.
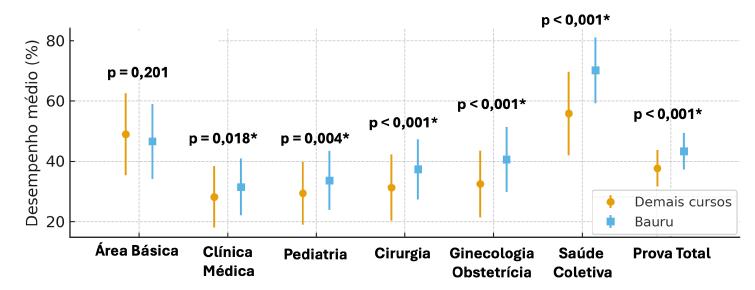
Fonte: Elaboração dos autores.
Nota: Pontos representam as médias da porcentagem de acertos; barras verticais representam o desvio padrão.
* Diferença entre as médias estatisticamente significante pelo teste t de Student para amostras independentes (p < 0,05).
FIGURA 5 Desempenho médio no 2º ano do curso de Medicina no TP 2019 em Bauru e nos demais cursos
Em relação ao desempenho geral, os estudantes do 2º ano de Bauru (56) no TP de 2019 tiveram um desempenho estatisticamente significante em relação aos estudantes do mesmo ano de outros cursos (678), respectivamente, 51,89% e 44,59%, e ainda um resultado próximo aos estudantes do 3º ano desses cursos (51,95%) dos outros cursos. Com exceção da área básica, houve diferença estatisticamente significante em todas as outras cinco áreas do teste, destacando-se Saúde Coletiva/Medicina de Família e Comunidade, Cirurgia e Ginecologia/Obstetrícia (p < 0,001).
Destaca-se o desempenho dos estudantes de Bauru na área de Saúde Coletiva/Medicina de Família e Comunidade, sendo que, no TP de 2018, os estudantes do 1º ano de Bauru tiveram média semelhante aos estudantes do 4º ano (respectivamente, 54,40% e 54,50%) e no TP de 2019 tiveram média próxima aos estudantes do 3º ano (respectivamente, 57,90% e 58,60%), enquanto os estudantes do 2º ano de Bauru no TP de 2019 tiveram média superior aos estudantes do 5º ano das demais escolas (respectivamente, 70,10% e 66,36%) e somente inferior aos estudantes do 6º ano (75,3%).
Um resultado interessante que se repetiu nos resultados do TP de 2018 e 2019 em relação ao desempenho dos estudantes de Bauru foi que o desvio padrão em todas as áreas do TP foi menor do que o observado no grupo dos demais cursos. Esse resultado indica maior homogeneidade no desempenho dos estudantes de Bauru, aspecto bastante desejável, e mostra que os estudantes têm galgado juntos a construção do conhecimento, uma vez que são divididos em pequenos grupos nos ambientes de ensino do curso.
Outra observação nos resultados dos TPs de 2018 e 2019 foi que não houve diferença estatística entre os estudantes de Bauru e de outros cursos com currículos tradicionais na área básica, mesmo sem as tradicionais disciplinas específicas com extensas cargas horárias. No curso de Bauru, o conteúdo básico está dentro do ambiente de ensino chamado de Sistemas Orgânicos Integrados e integra-se com os conteúdos das situações-problemas e casos clínicos discutidos nas Tutorias, em que se utiliza a aprendizagem baseada em problemas, e com as discussões do Laboratório de Habilidades e Simulação, onde se procura mostrar aos estudantes a aplicação práticas dos conhecimentos cognitivos das ciências básicas.
DISCUSSÃO
Há muito tempo são conhecidas as doenças do currículo médico tradicional, que podem ser facilmente reconhecidas e, com frequência, têm etiologias identificadas; porém, na maioria das vezes, convive-se e tenta-se sobreviver a elas. Como o currículo é conceitualmente “vivo” ou ao menos dinâmico, os responsáveis por sua administração devem proporcionar uma gestão eficiente, compreendendo os processos envolvidos em sua construção (Abrahamson, 1978).
Mudanças profundas na educação médica ao longo dos anos afetaram o desenho e o conteúdo dos currículos, incluindo métodos ativos de ensino e aprendizagem, avaliação e as competências exigidas dos médicos (Kusurkar et al., 2012; Brauer & Ferguson, 2015).
Na psicologia educacional, os processos de aprendizagem podem ser mapeados em três dimensões: regulação cognitiva/afetiva, motivacional e metacognitiva (Vermunt, 1996; Merkebu et al., 2024). Em um currículo médico genuinamente centrado no estudante, essas três dimensões devem nortear a construção de ambientes de aprendizagem (Ten Cate et al., 2004; Roberts et al., 2024).
O currículo deve ser composto por todas as experiências de ensino planejadas que os estudantes terão para atingir as competências pretendidas ao final do curso. Deve permitir que estudantes, professores e gestores conheçam e cumpram suas obrigações em cada programa, descrevendo as competências a serem alcançadas, os conteúdos a serem abordados de forma integrada, a supervisão e os processos de feedback e avaliação. A forma como um currículo médico é construído depende da visão dos desenvolvedores sobre como os estudantes aprendem, como a medicina é praticada, questões de responsabilidade social com o município e a comunidade, o papel da base de conhecimento, os valores profissionais e o desenvolvimento dos serviços de saúde (Grant, 2019; Onyura et al., 2016).
Diversos conceitos de desenvolvimento curricular e estratégias pedagógicas foram incorporados à construção curricular do curso de Bauru. O modelo SPICES (student-centered learning, problem-based learning, integrated learning, community- -based education, electives, and a systematic approach) apresenta estratégias para a organização curricular. Pode ser usado no planejamento ou revisão do currículo, na resolução de problemas e na orientação de métodos de ensino e avaliação, e cada curso médico terá que decidir seu perfil (Harden et al., 1984; Dent, 2023).
Thomas et al. (2022), nas quatro edições do livro sobre desenvolvimento curricular para educação médica, ampliaram as discussões das seis etapas de construção. Os autores enfatizaram a importância de estabelecer metas e objetivos baseados em competências que incorporem marcos profissionais confiáveis e atividades focadas em educação interprofissional, colaborativa, prática e tecnologia educacional. Todos esses conceitos foram incorporados na construção da matriz curricular do curso de Bauru.
A integração curricular é compreendida e vivenciada de forma diferente por estudantes e professores e pode levar a rearranjos de conteúdos, métodos de ensino inovadores e formação docente (Schmidt, 1998; Bandiera et al., 2018; Youm et al., 2024). A parte central da integração vertical é combinar as partes teórica e prática das atividades programadas, como componentes necessários para o desenvol- vimento da prática médica (Wijnen-Meijer et al., 2020). O efeito de aprendizagem é maior se a conexão entre teoria e prática for clara para os estudantes, incorporando de forma crescente a aprendizagem no local de trabalho, pela oportunidade de realizar atividades autênticas em um contexto real (Liljedahl, 2018; Sellberg et al., 2021).
Um currículo médico integrado verticalmente pode ser definido pela provisão de experiência clínica precoce; integração de ciências biomédicas e casos clínicos; aumento progressivo da responsabilidade clínica e estágios clínicos prolongados no internato médico (Wijnen-Meijer et al., 2009; Wijnen-Meijer et al., 2013; Wijnen- -Meijer et al., 2020). A experiência clínica precoce leva ao aumento da motivação e à melhoria das habilidades clínicas dos estudantes, que entendem melhor a relevância da teoria e aprendem desde cedo o que significa se comportar profissionalmente e trabalhar em equipe (Kamalski et al., 2007). Um objetivo específico da integração vertical é facilitar a transição da escola médica para a prática clínica e treinamento de pós-graduação (Vidic & Weitlauf, 2002; Mishra et al., 2020).
A integração e o desenvolvimento de habilidades tecnológicas com o uso de diferentes tipos de dispositivos ao longo do curso são obrigatórios para professores e estudantes no século XXI. O sistema de avaliação deve ter várias estratégias com a aplicação da tecnologia (Mohanasundaram, 2018). Esses conceitos e práticas também foram incorporados ao currículo de Bauru.
A utilização de casos clínicos na abordagem de conhecimentos de áreas básicas aumenta o interesse do estudante, favorecendo o raciocínio e a integração do conhecimento, com consequente repercussão no processo de ensino e aprendizagem. Os responsáveis pela organização da matriz curricular devem estar atentos para que a integração básico-clínica esteja sempre presente para aumentar o interesse do estudante (Kyriakoulis et al., 2016; McLean, 2016).
O TP situa o estudante em seu processo evolutivo de ensino-aprendizagem e permite à instituição realizar o diagnóstico de suas deficiências ao longo da estrutura curricular. Ele pode ser utilizado pelos órgãos colegiados competentes para avaliação de alterações curriculares e avaliações específicas de disciplinas ou módulos de ensino (Bicudo et al., 2019). O conteúdo do teste não está ligado a nenhum modelo de curso específico e, portanto, ele avalia os objetivos finais do currículo como um todo (Kyriakoulis et al., 2016; Green & Heales, 2023).
Espera-se que o estudante atinja o domínio total do conhecimento e responda corretamente a todas as questões. Entretanto, considerando-se que o desenho das questões e a confiança do teste são perfeitos apenas na teoria, escores de 70-80% de acertos são considerados adequados para estudantes do 6º ano (Verhoeven et al., 2002; Tomic et al., 2005).
Destacam-se nas duas aplicações do TP nacional (2015 e 2021) tanto o baixo crescimento do desempenho dos estudantes do 1º ao 3º ano (média de 32% a 41%) quanto o baixo desempenho final do 6º ano, com média pouco acima de 62% e máximo pouco maior que 67% (Bicudo et al., 2019).
O resultado dos estudantes do curso de Bauru em duas avaliações externas consecutivas do consórcio de TP, que concentra as melhores escolas médicas do país com os mais concorridos vestibulares, torna-se ainda mais surpreendente quando avaliamos o exíguo número de professores e a pequena infraestrutura física e de equipamentos didáticos investidos no curso de Bauru, em comparação com a existente nos cursos de Medicina em Ribeirão Preto e São Paulo, além dos demais cursos que compõem o Niepaem. Dessa forma, os resultados encontrados se devem à integração horizontal e vertical das programações da matriz curricular organizada em módulos, ao uso de diferentes metodologias ativas nos quatro ambientes de ensino do curso, ao tempo protegido para estudo dos estudantes e à inserção prática precoce de atividades na comunidade, com antecipação do treinamento das habilidades utilizadas com suporte da simulação. O alto potencial cognitivo dos estudantes de Medicina selecionados pelos vestibulares dessas universidades públicas pode ser mais bem estimulado por meio de uma matriz curricular com utilização combinada de diversas metodologias ativas.
Cabe destacar, em face dos desempenhos dos estudantes do curso de Medicina da USP de Bauru nos TPs de 2018 e 2019, a lógica da construção curricular integrada nos dois anos iniciais que permitiu o conhecimento e a vivência precoce de atividades semanais na Atenção Primária à Saúde, já tendo uma importante dimensão dos níveis de atenção do SUS, do processo saúde-doença com seus fatores determinantes, das diferentes linhas de cuidados e da ecologia médica, conhecendo os fluxos de pacientes por meio dos Complexos Reguladores e da Central de Regulação de Urgência. A construção desses alicerces básicos do conhecimento teórico e prático da formação médica nos dois anos iniciais permite que quaisquer informações profissionais que os estudantes venham a ter possam identificar e, rapidamente, situar o assunto dentro de seu entendimento integrado. Normalmente, na maioria dos currículos médicos, a integração dos conhecimentos da ecologia médica e a vivência de estágios na rede pública de saúde começa apenas no início do 3º ano de Medicina, com as práticas assistenciais supervisionadas. A falta desses elementos integrados de forma precoce na matriz curricular dos cursos de Medicina pode explicar os resultados dos TPs nacionais de 2015 e 2021, bem como os consórcios de TP em todo o país, além do persistente e crescente baixo desempenho dos estudantes do 1º ao 3º ano. Inclusive, houve muitas sugestões de que o TP não precisaria ser realizado para estudantes dos três primeiros anos do curso médico, sem levar em conta que parte do problema deriva da falta da inserção precoce do TP nas matrizes curriculares da rede de saúde. Outro problema constante tem sido o baixo percentual de acertos total dos estudantes do 6º ano, que não atingem os 70-80% considerados adequados para os resultados internacionais.
O TP não é um instrumento exclusivo de avaliação do desempenho dos estudantes, mas assume também um significado como ferramenta avaliativa para uso na gestão acadêmica, e para isso é fundamental que as instituições assumam papel ativo na elaboração e na análise dos dados dessa avaliação (Pinheiro et al., 2015). O TP possibilita que o curso reveja seu projeto pedagógico e os conteúdos tendo por base as análises gerais e de cada área específica. Dessa forma, além de ser estratégico para o aprendizado e a gestão, é uma ferramenta de baixo custo (Reberti et al., 2020).
Os resultados alcançados nos dois primeiros anos de implantação do curso de Medicina de Bauru vêm a corroborar os recursos dos cursos de Medicina do futuro descrito por Harden (2018), principalmente: da torre de marfim acadêmica ao mundo real e ao currículo autêntico; de uma divisão da ciência básica e clínica à integração total das ciências básicas com a medicina clínica; da desvalorização do ensino ao reconhecimento da importância do ensino e dos professores; mudanças do estudante como cliente para parceiro; do currículo como um passeio misterioso para uma jornada mapeada; de uma falha em explorar a tecnologia de aprendizagem para seu uso criativo e eficaz; da avaliação compartimentada da aprendizagem para uma avaliação focada no programa para a aprendizagem; e do trabalho em relativo isolamento para uma maior colaboração.
A experiência do curso de Bauru, em seus dois primeiros anos de implantação, mostra, como nas palavras de Harden (2018), que um movimento nas direções especificadas é necessário e alcançável, o que não é um sonho impossível.
Este estudo apresenta algumas limitações. Em primeiro lugar, os dados do TP das demais escolas foram analisados de forma agregada, impossibilitando a utilização de modelos estatísticos multiníveis que considerassem o efeito de agrupamento dos estudantes por instituição. Em segundo lugar, embora as comparações por área de conhecimento sejam úteis para delinear o padrão de desempenho relativo, elas envolvem múltiplos testes estatísticos sem correção formal para multiplicidade, devendo ser interpretadas com caráter exploratório, sobretudo quando os valores de p se aproximam do nível de significância. Além disso, a participação no TP é obrigatória para os estudantes de Bauru, enquanto pode ser opcional em outras instituições, o que pode introduzir viés de seleção no grupo comparador, possivelmente incluindo estudantes mais motivados e, assim, tender a subestimar as diferenças observadas em favor de Bauru. Por fim, os resultados referem-se aos dois primeiros anos do curso e podem não refletir integralmente o desempenho ao longo de toda a graduação.
CONCLUSÃO
Os resultados dos estudantes do currículo inovador do novo curso de Medicina da USP em Bauru parecem estar relacionados à integração horizontal e vertical do currículo organizado em módulos, à utilização de diferentes metodologias ativas nos quatro ambientes de ensino do curso, ao tempo protegido para o estudo dos estudantes e à inclusão prática precoce de atividades na comunidade antecipando a formação das habilidades utilizadas, com o apoio da simulação. Esses elementos favorecem a articulação entre conhecimentos teóricos, habilidades práticas e atitudes profissionais desde os primeiros anos da graduação.
O alto potencial cognitivo dos estudantes de Medicina selecionados em vestibulares públicos muito concorridos pode ser mais bem estimulado por meio de um currículo que combine diversas metodologias ativas e cenários de prática autênticos.
Espera-se que conflitos de interesses acadêmicos, políticos e econômicos não impeçam a plena implementação das ações planejadas desde a aprovação do curso, como o desenvolvimento integral da matriz curricular, a aprovação das vagas de residência para equiparar-se ao número de ingressantes, a abertura do hospital de ensino e a maior inserção na rede pública municipal e regional de saúde. Tais ações devem contribuir para a melhoria da qualidade da assistência médica oferecida à população e reforçar a responsabilidade social do curso e da universidade pública.