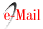INTRODUÇÃO
A morte encefálica (ME) pode ser definida como estado irreversível de cessação de todo o encéfalo e funções neurais, considerando tanto os hemisférios cerebrais como o tronco encefálico, resultante de edema e maciça destruição dos tecidos encefálicos, apesar de a função cardiopulmonar poder ser mantida por meio de sistema avançado de suporte vital e mecanismos de ventilação1,2.
As principais causas que levam à ME são traumatismo cranioencefálico, hemorragias subaracnoideas, lesão difusa do cérebro após parada cardiorrespiratória revertida, hemorragia cerebral espontânea maciça, lesões isquêmicas grandes, meningoencefalites e encefalites fulminantes e falência hepática aguda por hepatite viral ou tóxica ou Síndrome de Reye3.
Do total de óbitos de um hospital, estima-se que de 1% a 4% sejam por ME. Em unidades de terapia intensiva, estes valores se elevam para 10-15%. Portanto, é de extrema importância o conhecimento dos profissionais médicos sobre as questões referentes ao diagnóstico de ME, uma vez que a identificação dos casos é o primeiro passo de um minucioso processo quando se vislumbra a possibilidade de doação de órgãos4.
O diagnóstico de morte encefálica é complexo, demandando uma série de fatores iniciais como pré-requisitos, tais como: conhecimento da causa do coma, ausência de hipotermia e ausência de ação de medicamentos depressores do sistema nervoso central (SNC)5.
Posteriormente são avaliadas três bases clínicas para constatação do óbito: coma sem resposta, ausência de reflexos de tronco encefálico e apneia. Não havendo contraindicações, o paciente é considerado um potencial doador de órgãos (PD) e poderá se tornar um doador efetivo após autorização familiar5,6.
Um estudo realizado no Rio do Grande do Norte identificou diversos fatores que contribuem para a não efetivação de doadores, entre eles o desconhecimento do conceito de ME, tanto pela população quanto pelos profissionais da saúde. Uma pesquisa similar apontou que o conhecimento dos profissionais sobre diagnóstico de ME e manutenção do PD é insuficiente6,7.
Com base no exposto e diante da percepção frente às dificuldades em realizar o protocolo de ME, surgiram inquietações e interesse em discutir mais a fundo as questões relativas ao conhecimento sobre o assunto. A equipe médica é o sujeito principal do estudo proposto, uma vez que participa de todas as etapas envolvidas no processo de morte encefálica e manutenção do potencial doador de órgãos.
OBJETIVOS
Verificar o conhecimento dos médicos atuantes em uma UTI sobre o diagnóstico de ME e averiguar a opinião desses médicos sobre doação de órgãos.
MATERIAIS E MÉTODOS
Foi realizado um estudo quantitativo, exploratório, descritivo, transversal, aprovado pelo CEP do Instituto Israelita de Ensino e Pesquisa Albert Einstein (CAAE:19024013.70000.0071), no qual foram avaliados 38 médicos que trabalham em UTI para adultos em um hospital estadual da cidade do Rio de Janeiro. A coleta de dados foi realizada de outubro de 2013 a janeiro de 2014, durante o horário de trabalho na UTI. Na entrevista, foi explicado o objetivo da pesquisa, e, após a assinatura do Termo de Consentimento Livre e Esclarecido, os pesquisadores apresentaram o instrumento de pesquisa (Apêndice) e aguardaram a resposta daqueles que concordaram em participar.
O instrumento de coleta de dados foi dividido em três partes, sendo a primeira referente a informações profissionais, tais como tempo de formação, especialidade e número de participações em protocolos de morte encefálica. A segunda parte era composta de nove questões fechadas, de múltipla escolha, sobre critérios técnicos para a realização do diagnóstico de morte encefálica. As questões técnicas relativas ao protocolo de ME foram baseadas nas Resoluções n° 1.480/97 e n° 1.826/07 do CFM, que definem os critérios para o diagnóstico de ME no Brasil, a aplicabilidade dos mesmos e a suspensão do suporte terapêutico após conclusão do diagnóstico. Outras sete questionavam a opinião dos entrevistados sobre morte encefálica e doação de órgãos.
Os dados foram categorizados e tabulados em planilha eletrônica no software Microsoft Excel 2016® e, em seguida, analisados no programa estatístico R (Rversion 3.0.2©2013), cujos resultados foram apresentados em tabelas e gráficos. Para análise de associações estatísticas, foram utilizados o teste qui-quadrado e o teste de Kruskal-Wallis. O objetivo destas análises foi encontrar associações estatísticas entre o número de acertos nas questões técnicas do instrumento em relação a especialidade, idade, sexo, tempo de formação e/ou número de participações prévias em protocolos de morte encefálica.
RESULTADOS
O hospital onde a pesquisa foi realizada é considerado de grande porte, com serviço de neurocirurgia e um total de 341 leitos, sendo 38 leitos de UTI adulta, além de 21 leitos extras com suporte intensivo (emergência adulta, pediatria e unidade pós-operatória).
No ano de 2013, o número total de óbitos foi de 2.169, sendo notificados apenas 81 casos de ME, o que representa 3,7% do número total de óbitos, abaixo da estimativa prevista em literatura4.
A população do estudo (Tabela 1) possui média de idade de 38,45 anos (DP = 10,58). Em relação ao tempo de formação, observou-se uma média de 11,87 anos (DP = 8,94).
TABELA 1 Análise descritiva inicial dos entrevistados
| Variável | Média de Acertos (DP) | Segurança no EC | n | ||
|---|---|---|---|---|---|
|
|
|||||
| Sim (%) | Não (%) | (p-valor)* | (%) | ||
| Idade anos | 0,658 | ||||
| 25-30 | 7,8 (0,774) | 14 (93,3) | 1 (6,7) | 15 (39,47) | |
| 31-40 | 8,5 (0,534) | 8 (100,0) | 0 | 8 (21,05) | |
| 41-50 | 8,2 (0,487) | 6 (85,7) | 1 (14,3) | 7 (18,42) | |
| 50 ou mais | 8,0 (1,069) | 8 (100,0) | 0 | 8 (21,05) | |
| Sexo | 0,149 | ||||
| Masculino | 8,0 (0,703) | 23 (100,0) | 0 | 23 (60,53) | |
| Feminino | 8,0 (0,848) | 13 (86,7) | 2 (13,3) | 15 (39,47) | |
| Tempo de formação (anos) | 1,000 | ||||
| 1-5 | 7,8 (0,806) | 15 (93,8) | 1 (6,2) | 16 (42,11) | |
| 6-10 | 8,5 (0,577) | 4 (100,0) | 0 | 4 (10,53) | |
| 11-20 | 8,2 (0,646) | 10 (90,9) | 1 (9,1) | 11 (28,95) | |
| 21 ou mais | 8,0 (1,000) | 7 (100,0) | 0 | 7 (18,42) | |
| Especialidade | 0,193 | ||||
| Intensivistas | 8,2 (0,768) | 21 (100,0) | 0 | 21 (55,26) | |
| Não-intensivistas | 7,8 (0,781) | 15 (88,2) | 2 (11,8) | 17 (44,74) | |
| Total | 38 (100,00) | ||||
DP = desvio padrão; EC = exame clínico; * teste exato de Fisher
Foram entrevistados 38 médicos, que possuem especialização em terapia intensiva e/ou Clínica Médica, Cirurgia Geral, Cardiologia e Anestesiologia. Para fins estatísticos, os grupos de especialidades foram divididos entre intensivistas e não intensivistas, sendo este último composto por profissionais sem qualificação comprovada em terapia intensiva e/ou pertencentes a outras especialidades médicas.
O quantitativo geral de acertos das questões conceituais foi de 8,07 (DP = 0,78). Dos 38 participantes, apenas 12 (31,57%) acertaram todas as questões.
Entre os participantes, observou-se que dois entrevistados (5,2%) não se consideravam seguros em realizar o exame clínico, sendo caracterizados como não intensivistas, pertencentes ao sexo feminino, com idades e tempo de formação discrepantes. Ressalta-se também a não participação prévia em testes diagnósticos de ME destas entrevistadas.
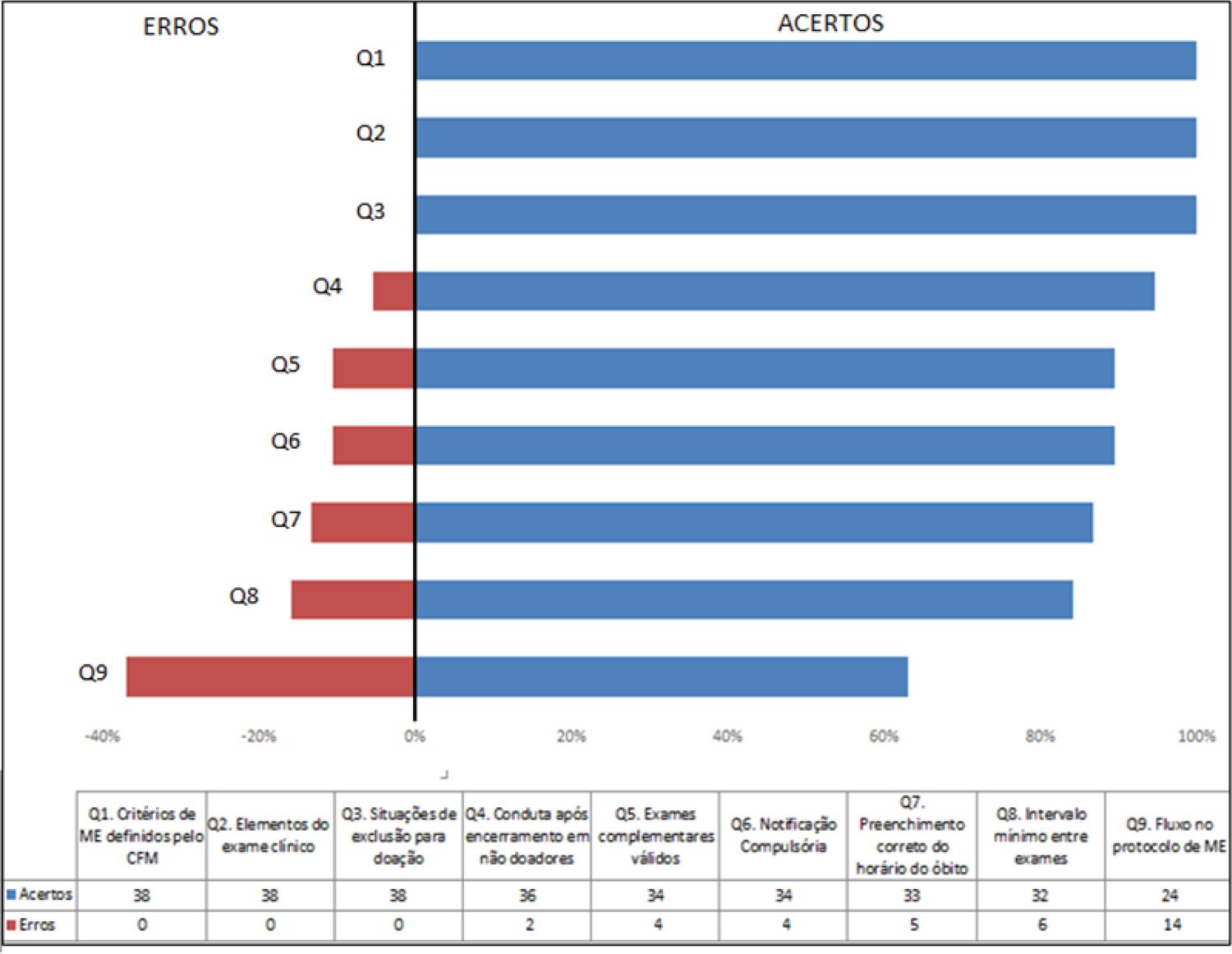
Observando-se o padrão de respostas dos entrevistados, as questões com maior índice de acertos se referiam aos critérios de inviabilidade da abertura do protocolo de ME, elementos básicos para realização dos testes de morte encefálica e situações de exclusão para a doação, onde todos os participantes obtiveram 100% de acertos (Gráfico 1).
Um nível de erros intermediário foi encontrado em três elementos básicos do diagnóstico de ME: os exames complementares válidos, assim como o horário correto do óbito, ambos com 10,52% de erros. O intervalo de tempo necessário entre os exames apresentou 15,78% de respostas incorretas.
A descrição do fluxograma correto de atendimento ao potencial doador de órgãos obteve a menor quantidade de acertos: 36,82% dos participantes não atingiram o objetivo proposto.
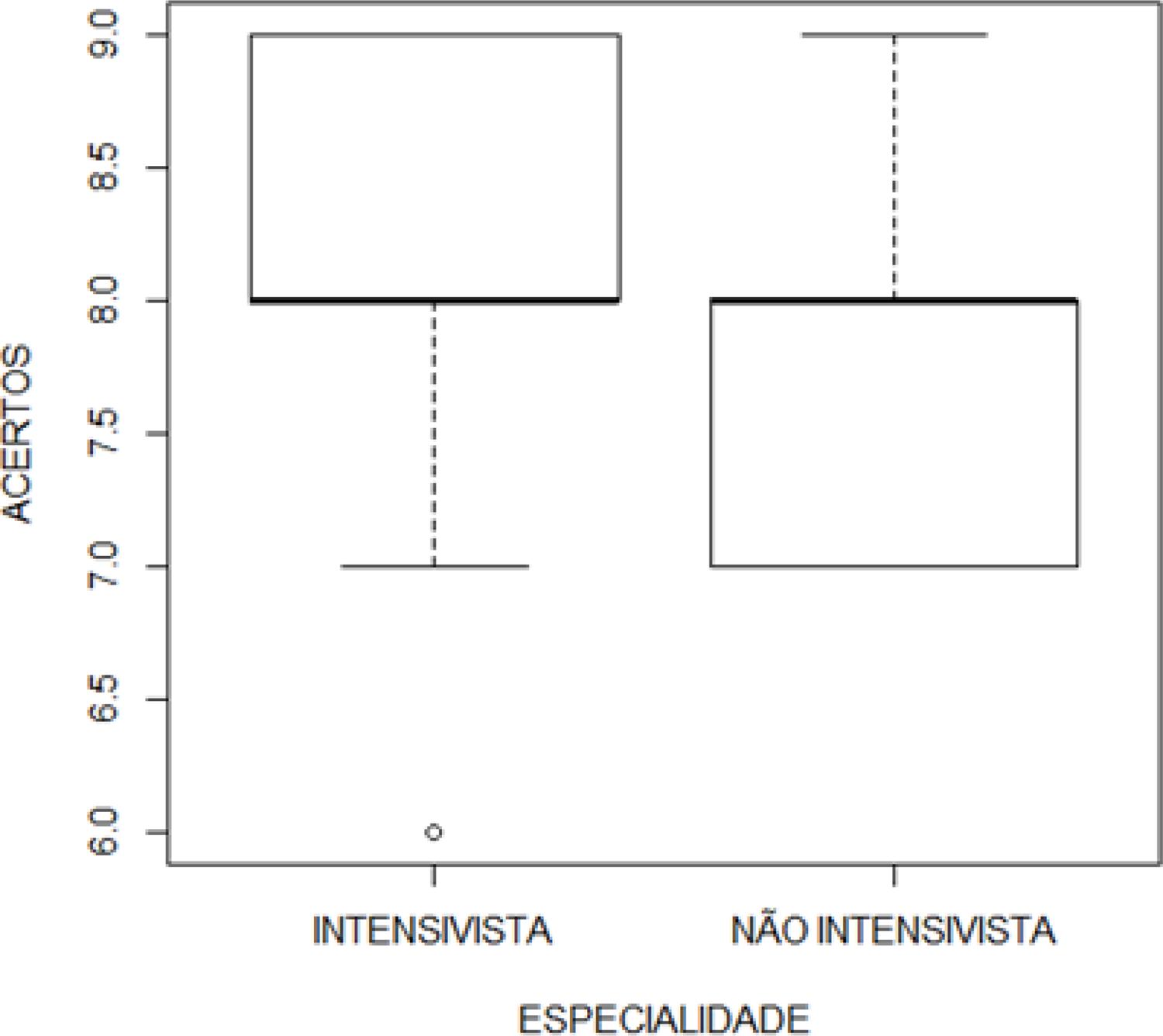
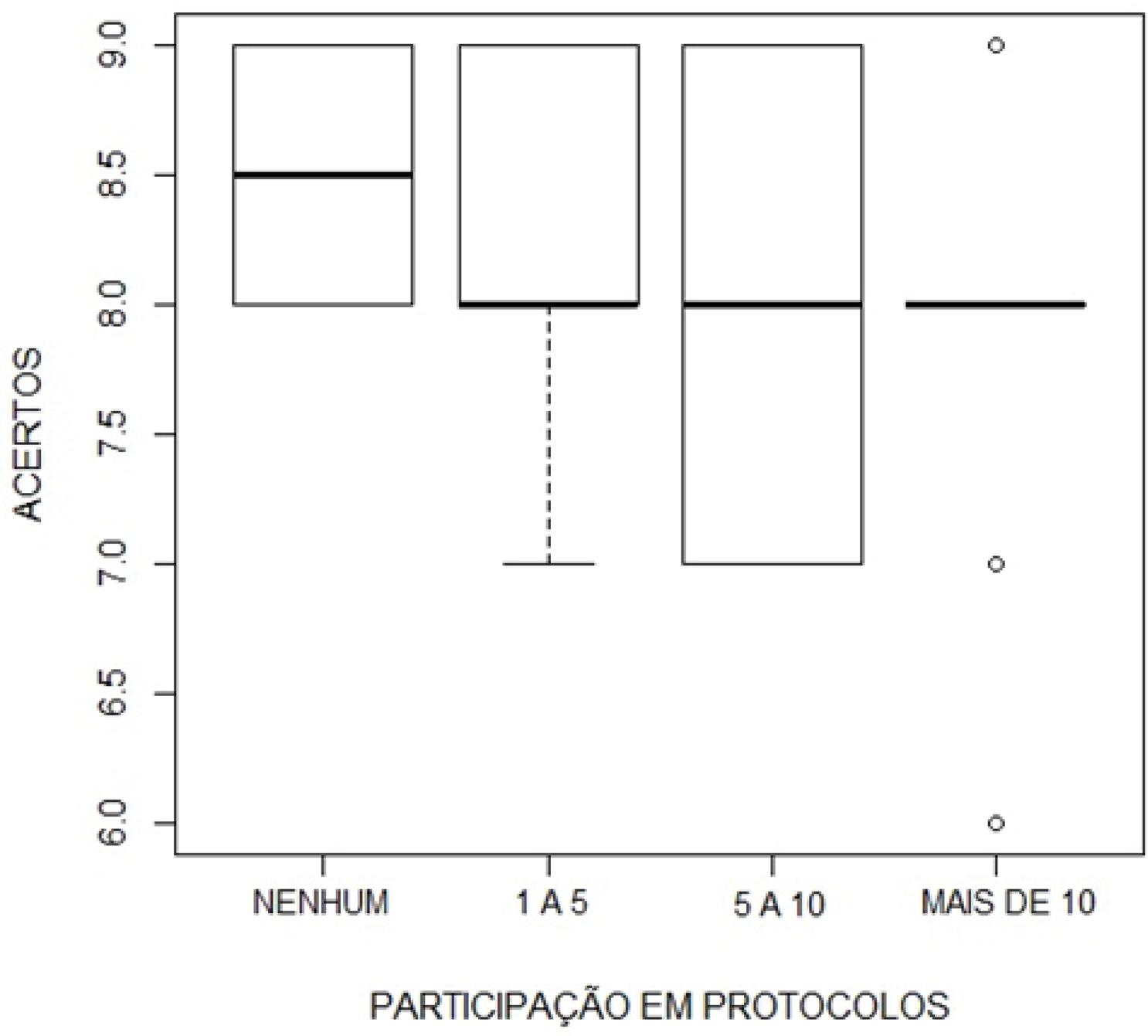
Somente o grupo profissional de intensivistas teve participantes que acertaram todas as questões técnicas (Gráfico 2), embora não tenha sido encontrada associação estatística (p-valor = 0,1201). Quanto à participação ou execução de um protocolo de diagnóstico de morte encefálica, 2 participantes afirmaram nunca terem participado de nenhum protocolo; 7 (18,4%) entrevistados participaram de 1 a 5 exames durante sua vida profissional; e 10 (26,3%) e 19 (50%) médicos participaram de 5 a 10 exames e de mais de 10 protocolos, respectivamente. Entretanto, a participação prévia em exame não está relacionada a maior índice de acertos da pesquisa (p-valor = 0,725; Gráfico 3).
Estratificando os acertos pelo tempo de formação, observou-se que o grupo de maior pontuação tinha de seis a dez anos de formação (média = 8,5 acertos; DP = 0,57), enquanto o grupo de menor quantitativo de acertos possuía de um a cinco anos de formação (média = 7,8; DP = 0,80) (Gráfico 4
Não foram encontradas diferenças significativas nos números de acertos em comparações referentes a idade e/ou sexo dos entrevistados.
DISCUSSÃO
O presente estudo tentou avaliar o conhecimento e opinião de médicos de UTI sobre morte encefálica. Espera-se dos médicos intensivistas o mais alto nível de conhecimento a respeito da doação de órgãos e dos critérios de ME9.
Os resultados obtidos demonstram que os médicos, em geral, possuem uma média de acertos de 80%. Um estudo similar na Coreia do Sul observou que profissionais apresentam falhas no entendimento do processo, também em pequenos índices10. No entanto, no que diz respeito ao intervalo mínimo da realização entre os dois exames clínicos e tipos de exames complementares aptos para execução do protocolo, os resultados merecem atenção por se tratar de elementos fundamentais no processo diagnóstico.
Embora sem comprovação estatística, observou-se menor número de acertos nos participantes com formação mais recente. Um estudo anterior que analisou o conhecimento de estudantes de Medicina demonstrou baixo conhecimento durante a vida acadêmica11.
Verificou-se também que alguns médicos não souberam definir o momento exato da constatação do óbito. A data e hora da declaração de óbito devem ser as mesmas em que foi constatada a ME, considerando para isto a do último exame do protocolo, seja clínico ou complementar12. Em um estudo anterior sobre conhecimento de médicos sobre ME, 71% determinaram corretamente a hora do óbito. Entretanto, 24% dos entrevistados consideraram como hora correta o momento da retirada dos órgãos para doação, o que vai contra o princípio ético e legal13. Isso demonstra a necessidade de investir na capacitação profissional para esse diagnóstico.
Apenas dois entrevistados não se consideravam seguros para realizar o exame clínico. Mesmo compondo um pequeno número, esse dado precisa ser bem avaliado e aprimorado, uma vez que a UTI é o local com maior quantitativo de pacientes com ME, sendo adequado que todos os profissionais médicos que ali trabalham estejam aptos. Outro dado de destaque é a margem de erros encontrada nos questionários de profissionais com experiência prévia no exame diagnóstico. Uma abordagem educacional pode se mostrar favorável à redução desses índices de insegurança e desconhecimento, já que pesquisadores alemães e portugueses demonstraram que treinamentos prévios contribuem para uma melhora no desempenho referente ao tema14,15,16.
Os resultados apontaram um número alto (94,8%) de médicos que consideraram ética e legal a suspensão do suporte terapêutico, mas nem todos se sentem seguros para fazê-lo ou possuem opinião definida. Uma pesquisa realizada com profissionais de saúde de diferentes especializações indicou que 100% dos entrevistados aceitavam o conceito de ME, porém apenas 44% desligariam o suporte após o diagnóstico17. Esses posicionamentos podem ter como base a formação acadêmica, já que, em um estudo sobre conhecimento de morte encefálica em estudantes de Medicina no Brasil, 100% afirmaram que esse tema não foi abordado na disciplina de Bioética, deixando os profissionais vulneráveis nesse âmbito de discussão18.
Sobre incentivarem a doação de órgãos e se considerarem doadores, o resultado foi bastante positivo e relevante, principalmente por se tratar de uma instituição que estimula a doação de órgãos. Pesquisas anteriores identificaram associações positivas ao incentivo à doação quando a equipe assistente tem comportamento favorável19.
CONCLUSÃO
Ainda são insuficientes os estudos que avaliam o conhecimento de médicos intensivistas sobre o assunto e fica evidente a necessidade de novas pesquisas para compreensão e interpretação dos dados obtidos.
Considera-se extremamente importante que as atitudes educativas sobre o tema sejam mais bem difundidas nos cursos de graduação das diversas áreas de saúde, com a inclusão de disciplinas na grade curricular e a abordagem extensiva do tema nos cursos de especialização em terapia intensiva, de modo a permitir que se formem profissionais com maior grau de conhecimento sobre todo o contexto que envolve a ME e o processo doação-transplante.
Além disso, é necessário que todos os profissionais de terapia intensiva se familiarizem com o assunto e tenham pleno domínio sobre ele, uma vez que se trata de um tema em que não há margem para erros. Para isso, sugerem-se treinamento e capacitação constantes dos profissionais. Objetiva-se, desta forma, um aumento do número de diagnósticos, condutas médicas mais uniformes e, consequentemente, a elevação dos índices de doações de órgãos.
APÊNDICE
Instrumento de Pesquisa
Data de nascimento:_____________ Ano de Formação:_____________ Gênero: ( ) Fem. ( ) Masc.
Especialidade:_____________________________________________________________________________________________________
Instituição:__________________________________________________________________________________________________________
1.De quantos protocolos de Morte Encefálica (ME) você já participou?
a)Nenhum
b)De 1 a 5
c)De 5 a 10
d)Mais de 10
2.Assinale abaixo quais situações devem ser excluídas para a abertura do protocolo de diagnóstico de ME:
a)Hipertermia / Hipertensão / Anúria / Drogas depressoras de SNC
b)Uso de drogas vasoativas / Hipertermia / Hiperglicemia / Poliúria
c)Uso de drogas depressoras de SNC / Hipotermia / Causa do coma desconhecida / Instabilidade hemodinâmica
3.Para realizar prova clínica para diagnosticar o paciente em ME é necessário realizar exames clínicos neurológicos. Assinale os exames que fazem parte dos elementos do exame neurológico:
a)Coma aperceptivo / Reflexo medular / Reflexo cutâneo-plantar / Apneia / Ausência de reflexo de tosse
b)Coma aperceptivo / Ausência do reflexo córneo-palpebral / Ausência do reflexo oculocefálico / Ausência de resposta às provas calóricas / Ausência de reflexo de tosse / Apneia
c)Coma aperceptivo / Ausência de reflexos flexores de retirada de MMII / Reflexo de Lázaro / Apneia / Ausência de reflexo de tosse
4.Coube ao CFM, através de suas resoluções (1480/97 e 1826/07), definir os critérios para determinação de ME e a aplicabilidade dos mesmos. Portanto, após seu diagnóstico, cabe ao médico preencher a Declaração de Óbito, caso esse não tenha sido ocasionado por meio violento. Ao preencher a data e hora do óbito, o que deve ser registrado?
a)Data e hora da abertura do protocolo de ME
b)Data e hora da 2ª prova clínica para ME
c)Data e hora do último exame do protocolo de ME
d)Hora da parada cardiorrespiratória
5.De acordo com a resolução do CFM 1.826/07, após o encerramento do protocolo de ME, em pacientes não doadores de órgãos, é correto afirmar que:
a)É ética e legal a suspensão do suporte terapêutico
b)Deve-se manter o suporte terapêutico até que ocorra a PCR
c)Não se pode suspender o suporte terapêutico, pois caracteriza eutanásia
d)É ética e legal a suspensão do suporte terapêutico e deve ser precedida de comunicação e esclarecimento sobre a morte encefálica aos familiares do paciente ou seu representante legal, fundamentada e registrada no prontuário
6.O diagnóstico de ME determinado pela resolução 1.480/97 do CFM é realizado através de:
a)Dois exames clínicos, realizados por dois médicos diferentes, e não ligados à equipe transplantadora, e um exame complementar
b)Dois exames clínicos, sendo pelo menos um realizado pelo médico da Central de Transplantes, e dois exames complementares, sendo um deles a tomografia
c)Dois exames clínicos, realizados por dois médicos diferentes, sem a obrigatoriedade do exame complementar
7.Após o término do protocolo de ME, o que deve ser feito:
a)Finalizar o Termo de Declaração de ME, assinar o atestado de óbito ou termo de declaração para o IML, comunicar o caso ao órgão competente (SPOT/OPO/Central de Transplantes) e informar o óbito aos familiares
b)Notificar à CIHDOTT, que será responsável pelo preenchimento da Declaração de Óbito e pela manutenção hemodinâmica do potencial doador
c)Notificar à CIHDOTT, comunicar ao órgão competente e deixar a cargo do mesmo o preenchimento da Declaração de Óbito após a extração dos órgãos
8.Qual o intervalo de tempo mínimo preconizado entre o primeiro e o segundo exames clínicos para ME?
a)6 horas em adulto e variável de acordo com a faixa etária em crianças de até 2 anos de idade
b)6 horas, independentemente da faixa etária
c)12 horas, independentemente da faixa etária
d)24 horas, independentemente da faixa etária
9.Quais são os exames complementares para realização do diagnóstico de ME preconizados pelo CFM?
a)Arteriografia
b)EEG
c)Doppler
d)Todos acima
10.É importante a realização do protocolo de ME do paciente que preencher os critérios do mesmo e a notificação ao órgão competente, pois:
a)Ajuda a diminuir a fila de espera por um órgão
b)É uma notificação de caráter compulsório, com implicação legal se não realizada
c)É uma notificação de caráter compulsório, sem implicação legal se não realizada
11.A Resolução CFM n° 1.826/07 dispõe sobre a legalidade e o caráter ético da suspensão dos procedimentos terapêuticos quando da determinação da ME do indivíduo não doador. Qual a sua posição sobre o desligamento dos suportes clínicos?
a)Desligar comunicando a família
b)Não desligar
c)Não tenho posição definida
d)Desligar o suporte desde que a família tenha compreendido o diagnóstico de ME
12.Na sua opinião, o paciente que receber o diagnóstico de ME baseado nos critérios definidos pela resolução CFM 1.480/97 pode ter o quadro neurológico revertido?
a)Sim
b)Não
13.Você se sente seguro para realizar o protocolo de ME?
a)Sim
b)Não
14.Se você precisasse de um transplante, aceitaria receber um órgão?
a)Sim
b)Não
15.Você incentivaria a doação de órgãos entre pessoas de suas relações?
a)Sim
b)Não
c)Não tenho opinião
16.Você é doador de órgãos?
a)Sim
b)Não